در پاسخ به این پرسش که نقش عوامل مراقبتی در چگونگی درمان زخم پای دیابتی چیست؟ باید گفت، زخم دیابتی diabetic ulcer یک زخم باز یا جراحت است که در حدود ۱۵ درصد از بیماران مبتلا به دیابت رخ میدهد و معمولا در کف پا ایجاد میشود. از میان افرادی که دچار زخم پا میشوند، شش درصد به دلیل عفونت یا سایر عوارض مرتبط با زخم، بستری خواهند شد.
دیابت مهمترین علت قطع عضو غیر تروماتیک اندام تحتانی در ایالات متحده است و تقریبا ۱۴ تا ۲۴ درصد از بیماران دیابتی که دچار زخم پای دیابتی میشوند، دچار قطع عضو میشوند. در ایران این آمار هنوز مشخص نیست. با این حال، تحقیقات نشان داده است که بروز زخم پای دیابتی قابل پیشگیری است. برای درک بهتر، مقاله بررسی های روز پزشکی در مورد درمان زخم پای دیابتی توصیه می شود.
چه کسانی در معرض خطر ابتلا به زخم پای دیابتی هستند؟
هر فرد مبتلا به دیابت ممکن است دچار زخم پای دیابتی شود. یکی از مهمترین عوامل خطر، نوع درمان دیابت است. افرادی که از انسولین استفاده میکنند، به دلیل نوسانات بیشتر قند خون، بیشتر در معرض خطر ابتلا به زخم پای دیابتی قرار دارند. همچنین، وجود بیماریهای همراه مانند بیماریهای کلیوی، چشمی و قلبی که اغلب با دیابت همراه هستند، خطر بروز زخم را افزایش میدهد.
علاوه بر عوامل مرتبط با دیابت، عوامل سبک زندگی نیز نقش مهمی در ایجاد انواع زخم پای دیابتی diabetic ulcer ایفا میکنند. اضافه وزن باعث افزایش فشار بر روی پاها شده و خطر آسیب به اعصاب و رگهای خونی را افزایش میدهد. همچنین، مصرف الکل و دخانیات با کاهش گردش خون و آسیب به اعصاب، خطر ابتلا به زخم پای دیابتی را تشدید میکند.
طبق آخرین تحقیقات کلینیک مایو Mayo Clinic (2025)، هر فرد مبتلا به دیابت ممکن است به نوروپاتی دیابتی (diabetic neuropathy) دچار شود، اما وجود برخی عوامل خطر، احتمال آسیب عصبی را بهطور قابلتوجهی افزایش میدهد: قند خون بالا و کنترلنشده، ابتلا طولانی مدت به دیابت، سبقه بیماری های کلیوی، اضافه وزن با داشتن شاخص توده بدنی (BMI) بالاتر از ۲۵، سیگار کشیدن که موجب تنگی و سفتی شریانها میشود و فشار خون و کلسترول بالا.
| 🩺 پیشنهاد مطالعه: زخم دیابتی diabetic ulcer |
کلینیک امید نو، التیام زخم های دیابتی
کلینیک تخصصی زخم تهران امیدنو، با بهره گیری از پزشکان متخصص، ارایه مشاوره تغدیه دیابت، و مشاوره تخصصی راهکاری موثر جهت تکنولوژی نوین زخم پای دیابتی ارایه میدهند. همچنین این مرکز با ارایه خدمات پزشکی با هدف پیشگیری از زخم دیابتی و بهبود زخم های دیابت و التیام زخم های دیابتی در کنار بیماران دیابتی خواهند بود.
چگونه زخمهای پای دیابتی ایجاد میشوند؟
زخم پای دیابتی به دلیل ترکیبی از عوامل مختلفی ایجاد میشوند، مانند از دست دادن حس در پا، گردش خون ضعیف، تغییر شکل پا، تحریک (مانند اصطکاک یا فشار) و ضربه، و همچنین مدت زمان ابتلا به دیابت. بیمارانی که سالها به دیابت مبتلا هستند، ممکن است دچار نوروپاتی شوند، که به معنای کاهش یا از بین رفتن کامل توانایی احساس درد در پاها به دلیل آسیب عصبی ناشی از افزایش سطح گلوکز خون در طول زمان است. آسیب عصبی اغلب بدون درد رخ میدهد و ممکن است فرد حتی متوجه مشکل نباشد. پزشک متخصص میتواند پاها را با استفاده از یک ابزار ساده و بدون درد به نام مونوفیلامنت برای تشخیص نوروپاتی آزمایش کند.
بیماری عروقی میتواند روند چگونگی درمان زخم پای دیابتی را پیچیدهتر کند، توانایی بدن در بهبود را کاهش دهد و خطر عفونت را افزایش دهد. افزایش سطح گلوکز خون میتواند توانایی بدن در مبارزه با عفونت احتمالی را کاهش داده و همچنین روند بهبود را کند کند. بنابراین چکاپ عروق یکی از اقدامات مهم در ابتدای ورود به کلینیک امید نو برای درمان زخم پای دیابتی است. در این کلینیک تست های ABI و TBI روی بیماران برای بررسی مشکلات عروقی انجام میشود.
طبق مقاله منتشر شده در Cleveland Clinic (2023)، زخمهای نوروتروفیک (Neurotrophic ulcers) عمدتاً در افراد مبتلا به دیابت مشاهده میشوند، هرچند ممکن است در هر فردی که دچار کاهش یا از بینرفتن حس در پاهای خود است نیز ایجاد شوند.
زخمهای نوروتروفیک معمولاً دردناک نیستند، اما اگر بهموقع درمان نشوند یا نسبت به درمان پاسخ ندهند، میتوانند به عارضهای جدی تبدیل شوند.
رنگ این زخمها ممکن است شامل یکی از رنگهای زیر یا ترکیبی از آنها باشد:
- صورتی
- قرمز
- قهوهای
- سیاه
لبههای این زخمها معمولاً نازک و بهصورت «سوراخمانند» یا فرورفته (punched out) هستند، به این معنا که لبههای زخم از بافتهای اطراف بلندتر به نظر میرسند.
اهمیت چگونگی درمان زخم پای دیابتی
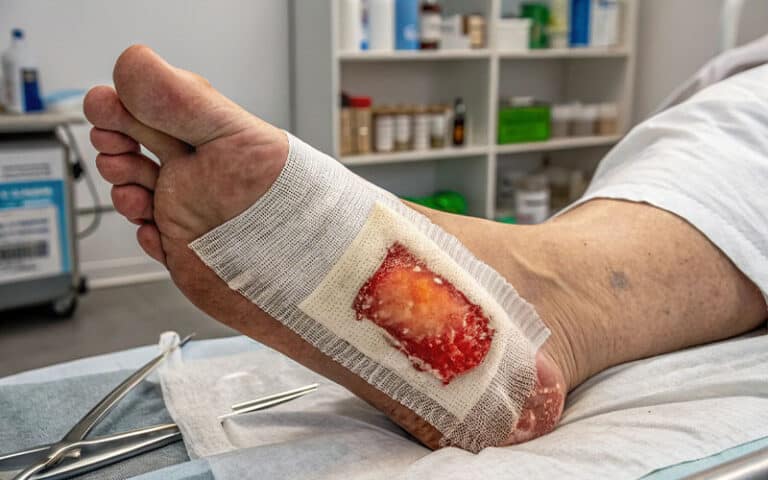
پس از مشاهده هرگونه زخم در پای دیابتی، به خصوص اگر به دیابت مبتلا هستید، تاخیر ممنوع است! مراجعه فوری به یک کلینیک تخصصی زخم دیابت از اهمیت بسیاری برخوردار است. چگونگی درمان زخم پای دیابتی در بیماران، دلایل بسیار مهمی دارد:
اولاً، درمان سریع میتواند به طور قابل توجهی خطر عفونت زخم پا دیابت و قطع عضو را کاهش دهد. زخم پای دیابتی به دلیل اختلال در گردش خون و سیستم ایمنی، مستعد عفونت هستند. عفونتهای گسترده در پا میتوانند بسیار خطرناک بوده و حتی منجر به قطع عضو شوند.
ثانیاً، درمان به موقع زخمها به بهبود عملکرد و کیفیت زندگی فرد کمک میکند. زخم های دیابتی میتوانند باعث درد، تورم و محدودیت در حرکت شوند و در نتیجه فعالیتهای روزمره فرد را مختل کنند. درمان مناسب این زخمها میتواند به بهبود این مشکلات و افزایش کیفیت زندگی فرد کمک کند.
ثالثاً، درمان زودهنگام زخم پای دیابتی از نظر اقتصادی نیز مقرون به صرفه است. هزینههای درمان عفونتهای گسترده و جراحیهای قطع عضو بسیار بالا هستند. مراجعه به کلینیک امید نو به عنوان یکی از بهترین کلینیک زخم پای دیابتی و درمان زودهنگام زخمها میتواند از بروز این هزینههای سنگین جلوگیری کند.
چگونگی درمان زخم پای دیابتی
هدف از درمان موفق زخم پای دیابتی، بهبود سریع و جلوگیری از عفونت است. عوامل کلیدی شامل پیشگیری از عفونت، کاهش فشار بر زخم، برداشتن بافت مرده (دبریدمان)، استفاده از پانسمان و دارو، و کنترل قند خون است. در صورت عفونت، آنتیبیوتیک و مراقبت تخصصی ضروری است.
پیشگیری از عفونت:
کنترل قند خون، تمیز نگه داشتن زخم، و عدم راه رفتن پابرهنه از موارد مهم هستند.
کاهش فشار:
استفاده از کفشهای مخصوص، بریس، یا وسایل کمکی مانند عصا یا ویلچر برای کاهش فشار بر زخم ضروری است.
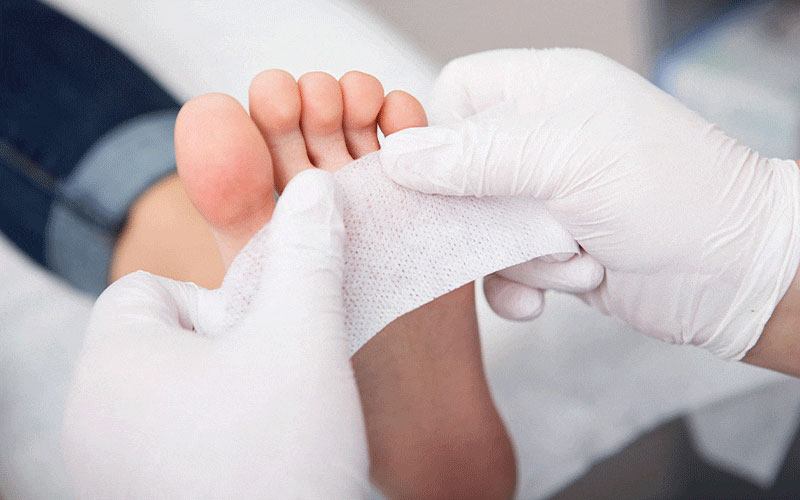
پانسمان و دارو:
استفاده از پانسمانهای نوین و داروهای موضعی برای حفظ رطوبت و تسریع بهبود زخم توصیه میشود. از مواد ضدعفونیکننده قوی مانند بتادین و پراکسید هیدروژن خودداری کنید.
کنترل قند خون:
کنترل دقیق قند خون برای بهبود زخم و جلوگیری از عوارض حیاتی است.
جراحی:
در صورت عدم بهبود با روشهای غیرجراحی، ممکن است جراحی برای برداشتن استخوان یا اصلاح ناهنجاریها لازم باشد.
عوامل بهبود:
زمان بهبود به عواملی مانند اندازه زخم، فشار، گردش خون، قند خون و مراقبتهای انجام شده بستگی دارد و ممکن است از چند هفته تا چند ماه طول بکشد.
در این مسیر پیچیده و طولانی درمان، نقش پیگیریهای مستمر و بهرهگیری از فناوریهای نوین درمانی حیاتی است. پیشرفتهای اخیر در حوزه مهندسی بافت، لیزرتراپی، اوزونتراپی و وکیومتراپی، افقهای جدیدی را برای تسریع ترمیم زخم و کاهش دوره نقاهت گشودهاند. این روشها، همراه با دبریدمان دقیق و کنترل عفونت، میتوانند به بازیابی سریعتر سلامت بافت و کاهش خطر عود زخم کمک شایانی کنند. اتکا به مراکز درمانی که از بهروزترین این تکنیکها بهره میبرند، میتواند تفاوت چشمگیری در نتایج نهایی درمان زخم پای دیابتی ایجاد کند و کیفیت زندگی بیماران را به طرز محسوسی بهبود بخشد.
رویکردهای نوین در تشخیص و درمان زخم پای دیابتی
روش های درمان زخم پای دیابتی امروزه فراتر از یک پروتکل ثابت، به رویکردی شخصیسازیشده و چندتخصصی تبدیل شده است. تیم درمانی دیگر تنها شامل پزشک و متخصص زخم نیست، بلکه با همکاری متخصص غدد، متخصص عروق، متخصص تغذیه و حتی روانشناس، به تمامی ابعاد سلامت بیمار توجه میشود. این رویکرد جامع، نه تنها به درمان خود زخم میپردازد، بلکه عوامل زمینهای و سبک زندگی فرد را نیز در نظر میگیرد.
علاوه بر تستهای مرسومی چون ABI و TBI، امروزه از روشهای پیشرفتهتری نظیر اندازهگیری اکسیژن ترانسکوتانئوس (TcPO2) برای ارزیابی دقیقتر خونرسانی موضعی، و تکنیکهای نوین تشخیص بیوفیلم و آزمایشهای میکروبیولوژی پیشرفته برای شناسایی دقیق پاتوژنها و مقاومتهای دارویی استفاده میشود. این دقت در تشخیص، راه را برای درمانهای هدفمندتر و مؤثرتر هموار میکند.
چگونگی پیشگیری از زخم دیابتی
بهترین راه برای بهبود سریع زخم پای دیابت، پیشگیری از بروز آن است. با مراجعه منظم به پزشک متخصص و تعیین میزان ریسک ابتلای شما به زخم پای دیابتی، میتوان تدابیر خاصی را برای پیشگیری در نظر گرفت. اگر در موارد زیر قرار دارید، در معرض خطر بالایی هستید:
- نوروپاتی دارید
- گردش خون ضعیفی دارید
- دارای تغییر شکل پا (مانند بونیون، انگشت چکشی) هستید
- کفشهای نامناسب میپوشید
- قند خون شما کنترل نشده است
کاهش عوامل خطر اضافی مانند سیگار کشیدن، کلسترول بالا و افزایش قند خون در پیشگیری و التیام زخم های دیابتی اهمیت دارد. همچنین پوشیدن کفش و جوراب مناسب نقش مهمی در کاهش خطرات موثر خواهد بود.
یادگیری نحوه بررسی پاهای خود برای تشخیص هرگونه مشکل احتمالی در اسرع وقت بسیار مهم است. هر روز پاهای خود را، به ویژه بین انگشتان پا و کف پا، از نظر بریدگی، کبودی، ترک خوردگی، تاول، قرمزی، زخم و هرگونه نشانه غیرعادی بررسی کنید. هر بار که به پزشک مراجعه میکنید، کفش و جوراب خود را در بیاورید تا پاهای شما معاینه شود. هرگونه مشکلی را، صرف نظر از اینکه به نظر شما چقدر “ساده” است، در اسرع وقت به پزشک متخصص پا یا پزشک خود گزارش دهید.
کلینیک تخصصی زخم تهران: پیشگیری از عفونت زخم پا دیابت
کلینیک تخصصی زخم تهران امید نو، برترین کلینیک التیام زخم های دیابتی و بهبود سریع زخم پای دیابت با کمک مشاوره تغذیه دیابت و خدمات درمان با آنتی بیوتیک برای بهبود زخم های دیابت همراه بیماران است.
همچنین در این مرکز برای پیشگیری از عفونت زخم پا دیابت و درمان نوین زخم پای دیابتی خدمات پزشکی مانند: خدمات بایوفیلر (بایو فیلر)، خدمات پانسمان نوین ، خدمات اوزون تراپی، خدمات پلاسما تراپی، خدمات پی آر پی PRP ، خدمات لایت تراپی، خدمات الکتروکوتر ، خدمات لیزر نور آبی و خدمات وکیوم تراپی ارایه میکند. بیماران دیابتی میتوانند برای تعیین وضعیت عروق از خدمات ارزیابی عروق اندامی و جریان گردش خون در پاها از تست های ABI و TBI در این مرکز بهره ببرند.
کلید بهبود موفقیتآمیز زخم پای دیابت
کلید موفقیت در بهبود زخمهای دیابتی، پیروی از یک رویکرد جامع و چندجانبه است. برای بهبود این زخمها، چندین عامل حیاتی باید به طور همزمان مد نظر قرار گیرند.
- کاهش قند خون
- دبریدمان مناسب زخمها
- درمان هرگونه عفونت
- کاهش اصطکاک و فشار
- بازگرداندن جریان خون کافی
| سلب مسئولیت پزشکی: اطلاعات ارائهشده در این مقاله صرفاً جنبه عمومی و اطلاعرسانی دارد و نباید جایگزین تشخیص، درمان یا توصیههای پزشکی حرفهای تلقی شود. همواره برای هرگونه سؤال یا نگرانی در مورد وضعیت سلامتی خود، با پزشک متخصص واجد شرایط مشورت کنید و هرگز توصیههای پزشکی حرفهای را نادیده نگیرید یا به دلیل اطلاعات این مقاله، در مراجعه به پزشک تأخیر نکنید. |
 سوالات متداول
سوالات متداول
در میان زخمهای شایع در پای دیابتیها، آیا علل ایجاد آنها در نواحی مختلف پا متفاوت است؟ مثلاً علت زخم دیابتی انگشت چیست؟
بله، هرچند ریشه اصلی زخمهای شایع در پای دیابتیها به نوروپاتی برمیگردد، اما علل ایجاد آنها میتواند متفاوت باشد. مثلاً علت زخم دیابتی انگشت در ناحیه انگشتان پا اغلب به دلیل تغییر شکل پا یا فشار مداوم ناشی از کفش نامناسب است، در حالی که زخم پاشنه معمولاً به دلیل فشار ناشی از استراحت طولانیمدت ایجاد میشود.
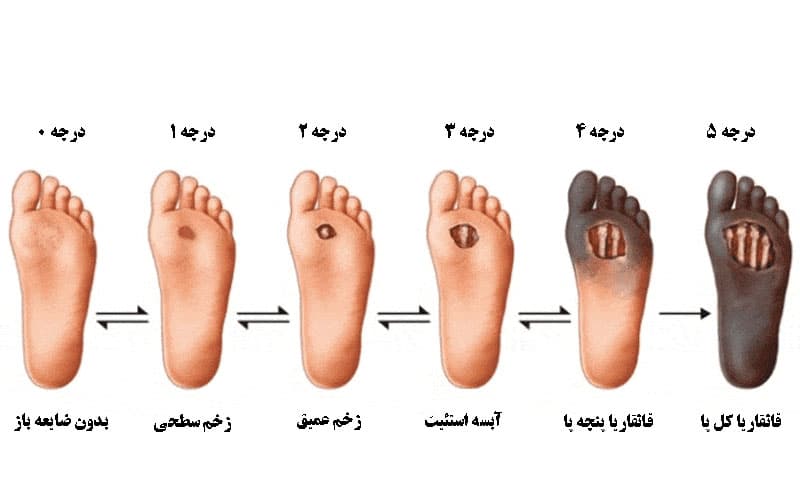
چرا مراحل زخم پای دیابتی تا این حد مهم است و آیا دبرید زخم پای دیابتی برای همه بیماران ضروری است؟
شناسایی مراحل زخم پای دیابتی به ما کمک میکند تا یک برنامه درمانی دقیق و متناسب با شدت زخم طراحی کنیم. دبرید زخم پای دیابتی نیز برای اغلب بیماران ضروری است، چرا که این اقدام حیاتی بافتهای مرده را حذف کرده، بار میکروبی را کاهش میدهد و به کنترل عفونت زخم پای دیابتی کمک میکند تا زخم شانس بهبودی پیدا کند.
با وجود روشهای درمانی متنوع، آیا درمان زخم دیابتی پاشنه پا یا درمان زخم دیابتی انگشت پا متفاوت است؟
بله، هرچند اصول درمان زخم دیابت مشترک است، اما رویکرد ما در کلینیک امید نو برای هر زخم اختصاصی است. برای درمان زخم دیابتی پاشنه پا، کاهش فشار اهمیت بالایی دارد، در حالی که درمان زخم دیابتی انگشت پا ممکن است نیازمند تکنیکهای دقیقتری برای حفظ ساختار انگشت و رسیدگی به عفونت باشد.
آیا فناوریهای جدید برای درمان زخم دیابتی واقعاً میتوانند جلوگیری از قطع عضو دیابتی را تضمین کنند؟
درمان زخم دیابتی با فناوریهای نوین مانند لیزر و وکیومتراپی، شانس بهبودی را به شدت افزایش میدهد. هدف این روشها، تسریع ترمیم زخم دیابتی و مقابله قاطع با عفونت است. هیچ درمانی نمیتواند صددرصد تضمینکننده باشد، اما با تشخیص به موقع و درمان جامع، شانس جلوگیری از قطع عضو دیابتی به طور چشمگیری افزایش مییابد.
آیا تخصص کلینیک امید نو در درمان زخم دیابت شامل درمان زخم بستر برای سایر بیماران نیز میشود؟
خیر، تمرکز اصلی کلینیک امید نو بر درمان زخم دیابت است.
آیا درمان زخم پای دیابتی دردناک است؟
بیشتر روشهای نوین درمان مانند اوزونتراپی و پانسمانهای پیشرفته بدون درد هستند و تنها در دبریدمان کمی احساس ناراحتی ممکن است ایجاد شود.
طول درمان زخم پای دیابتی چقدر است؟
بسته به شدت زخم و وضعیت عروقی بیمار، روند درمان بین چند هفته تا چند ماه طول میکشد. استفاده از روشهای نوین این مدت را بهطور چشمگیری کاهش میدهد.
آیا امکان جلوگیری از قطع عضو وجود دارد؟
بله. در بسیاری از بیماران که احتمال قطع عضو مطرح بوده، با درمانهای ترکیبی (وکیوم تراپی، PRP و کفش طبی) امکان حفظ پا فراهم شده است.
کدام بیماران بیشتر در معرض زخم پای دیابتی هستند؟
بیماران دیابتی با قند خون کنترلنشده، مشکلات عروقی، نوروپاتی یا سابقه زخم قبلی بیشتر در معرض خطر هستند.
بهترین روش پانسمان زخم پای دیابتی چیست؟
پانسمانهای نوین مانند هیدروژل و فوم بسته به نوع زخم انتخاب میشوند و از پانسمان سنتی با گاز و بتادین مؤثرتر هستند.
منابع معتبر
- Mayo Clinic. (2025). Diabetic foot ulcer – Symptoms and Causes. Mayo Clinic. Retrieved from: https://www.mayoclinic.org/diseases-conditions/diabetic-neuropathy/symptoms-causes/syc-20371580
- Cleveland Clinic. (2023). Diabetic Foot Ulcer: Foot and Toe Ulcers. Cleveland Clinic. Retrieved from: https://my.clevelandclinic.org/health/symptoms/17169-foot-and-toe-ulcers
بررسی و تأیید پزشکی توسط: دکتر عالیه پوردست
دکتر عالیه پوردست، فوق تخصص بیماریهای عفونی و مسئول فنی کلینیک امیدنو این مقاله را از نظر علمی بررسی و تأیید کردهاند.
زمینه های تخصصی:
• تشخیص و درمان انواع عفونتها
• کنترل عفونتهای بیمارستانی
• مشاوره در زمینه پیشگیری از عفونتها
نویسنده: شکیبا مرادی آهنی
شکیبا مرادی آهنی، نویسنده و متخصص تولید محتوای سلامت.
ایشان فعالیت تخصصی خود را از سال ۱۳۹۲ در نشریات هفته نامه سلامت و ویزئو آغاز و از سال ۱۴۰۰ بلاگنویسی را دنبال کرده است. او در حال حاضر با کلینیک تخصصی زخم پای دیابتی امیدنو همکاری میکند و هدفمندترین مقالات را برای افزایش آگاهی عمومی و بهبود استانداردهای درمانی منتشر کرده است.



11 پاسخ
این دبریدمان زخم دیابتی چقدر درد داره؟
میزان درد دبریدمان (برداشتن بافت مرده زخم) به نوع روش و وضعیت عصب پا بستگی دارد.
در بیماران دیابتی که دچار نوروپاتی هستند، معمولاً درد خیلی خفیف یا حتی بدون درد است.
در سایر موارد، با استفاده از بیحسی موضعی یا روشهای کمتهاجمی مثل اولتراسوند دبریدمان (Söring)، عمل کاملاً قابلتحمل و ایمن انجام میشود.
در کلینیک امید نو، تمام مراحل دبریدمان توسط تیم تخصصی و در محیطی استریل و آرام انجام میگیرد تا بیمار کمترین درد و بیشترین سرعت ترمیم را تجربه کند.
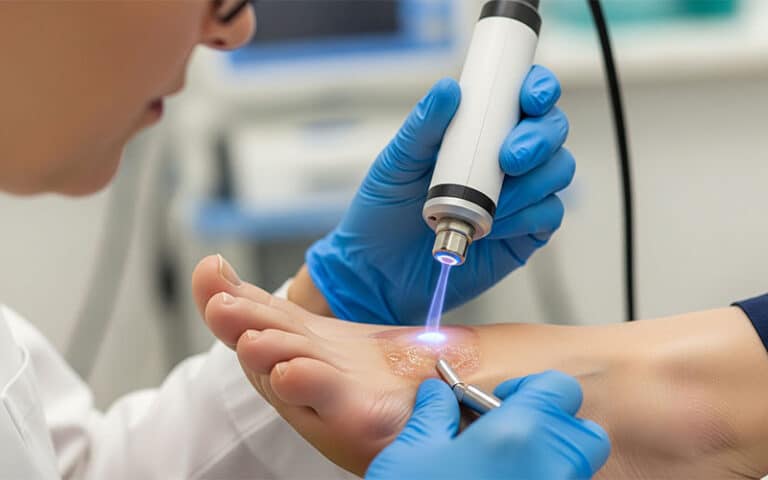
کسی تجربهای از درمان زخم پای دیابتی با لیزر پرتوان داره؟ واقعاً مؤثره؟
در کلینیک فوقتخصصی امید نو، از فناوری پیشرفتهی لیزر پرتوان برای تسریع ترمیم زخمهای دیابتی استفاده میشود.
این روش با افزایش خونرسانی، کاهش التهاب و کنترل عفونت به بازسازی بافت آسیبدیده کمک میکند و در بسیاری از بیماران، باعث بهبود سریعتر و کاهش احتمال جراحی شده است.
لیزر پرتوان در امید نو زیر نظر تیمی متشکل از پزشکان عفونی، غدد و کارشناسان زخم انجام میشود تا بهترین نتیجه با ایمنی کامل حاصل شود.
آیا ویزیت آنلاین با متخصص زخم دیابتی هم امکانپذیره؟
ویزیت آنلاین (مشاوره از راه دور) برای زخم پای دیابتی
در کلینیک ما، علاوه بر جلسات حضوری، امکان مشاوره از راه دور با متخصص زخم وجود دارد. در این نوع ویزیت:
ابتدا بیمار یا همراه عکس/فیلم از زخم را ارسال میکند و سابقه، داروها، وضعیت قند خون و عروقی را گزارش میدهد.
در جلسه آنلاین، متخصص وضعیت زخم، پانسمان، شرایط عروقی و مسیر درمانی را بررسی میکند و توصیههای بعدی میدهد.
در مواردی که نیاز به بازدید حضوری، دبریدمان، ارزیابی عروقی یا اقدامات جراحی باشد، زمان ملاقات حضوری تنظیم میشود.
این روش ویژه بیمارانی است که امکان مراجعه حضوری سخت دارند، فاصله تا مرکز زیاد است یا نیاز به پیگیری مکرر دارند.
چرا پزشکان تغذیه روی مصرف ویتامین C برای بیماران دیابتی با زخم تأکید دارن؟
ویتامین C یکی از مهمترین مواد مغذی در روند ترمیم زخم است، بهویژه برای بیماران دیابتی.
این ویتامین نقش اساسی در تولید کلاژن (پروتئینی که بافتهای بدن را بازسازی میکند) دارد و به افزایش استحکام بافت جدید، کنترل التهاب و جلوگیری از عفونت کمک میکند.
در بیماران دیابتی، سطح ویتامین C معمولاً پایینتر از حد طبیعی است؛ زیرا قند خون بالا جذب آن را در سلولها کاهش میدهد.
به همین دلیل، پزشکان تغذیه توصیه میکنند بیماران دیابتی از طریق رژیم غذایی یا مکملهای مناسب، میزان کافی ویتامین C دریافت کنند تا روند ترمیم زخم سریعتر و کاملتر انجام شود.
من شنیدم اوزونتراپی برای زخمهای دیابتی نتایج خوبی داده، کسی امتحان کرده؟
آیا بیماران مسنتر هم میتونن از روشهای جدید مثل اکسیژندرمانی پرتو بهره ببرن؟
بله، بیماران مسن نیز میتوانند از روشهای نوین درمان زخم مانند اکسیژندرمانی و نوردرمانی (پرتو درمانی) بهرهمند شوند.
این روشها معمولاً ایمن، غیرتهاجمی و قابل استفاده برای سنین بالا هستند و میتوانند جریان خون بافتی را بهبود داده، اکسیژنرسانی به سلولها را افزایش دهند و روند ترمیم زخم را تسریع کنند.
البته لازم است پیش از شروع درمان، وضعیت عمومی بیمار و بیماریهای زمینهای او (مانند مشکلات قلبی یا ریوی) توسط پزشک بررسی شود تا مناسبترین روش درمانی انتخاب گردد.
در کلینیک امید نو، تمامی درمانهای نوین بر اساس شرایط سنی و سلامت عمومی هر بیمار تنظیم و با نظارت پزشکان متخصص انجام میشود.