زخم پای دیابتی یکی از عوارض جدی و شایع دیابت است که میتواند منجر به مشکلات بسیاری از جمله عفونت، ناتوانی و حتی قطع عضو شود. به همین دلیل، درمان به موقع و مؤثر این زخمها از اهمیت بالایی برخوردار است. در این مقاله، به بررسی اجمالی در فرایند درمان زخم پای دیابتی، از جمله مروری اجمالی بر علائم زخم پای دیابتی، تشخیص و روشهای درمانی مختلف میپردازیم. جهت راهنمای جامع و مقایسه ای انواع زخم دیابتی، اصول درمانی پیشرفته مقاله تشخیص و آخرین متدهای جامع درمان زخم پای دیابتی توصیه میشود.
فرایند درمان زخم پای دیابتی: علائم زخم پای دیابتی
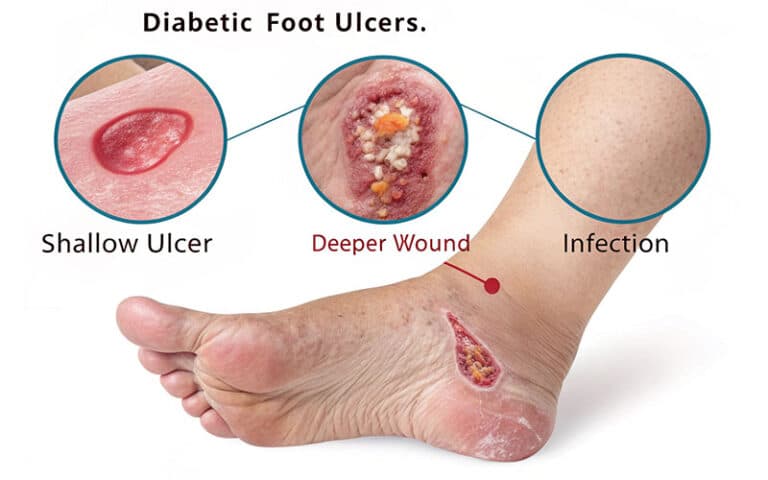
زخم پای دیابتی معمولا در نواحی مختلف پا، به ویژه نقاطی که فشار بیشتری به آنها وارد میشود، مانند انگشتان، پاشنه و کف پا، ایجاد شود. این زخمها میتوانند با علائم متنوعی همراه باشند که درک آنها برای تشخیص زودهنگام و شروع درمان مناسب بسیار مهم است.
- یکی از شایعترین علائم زخم پای دیابتی، درد در ناحیه زخم است. با این حال، به دلیل آسیب به اعصاب پا در برخی از بیماران دیابتی (که به نوروپاتی دیابتی معروف است)، ممکن است درد وجود نداشته باشد و بیمار تنها احساس بیحسی یا سوزش در پا داشته باشد. این مسئله میتواند تشخیص زخم را به تأخیر بیندازد و منجر به پیشرفت آن شود.
- قرمزی و تورم نیز از دیگر علائم شایع زخم پای دیابتی هستند. ناحیه اطراف زخم ممکن است قرمز، متورم و گرم باشد که نشاندهنده التهاب و واکنش بدن به آسیب است. در صورت مشاهده این علائم، به ویژه اگر با درد یا بیحسی همراه باشد، مراجعه به پزشک ضروری است.
- ترشح از زخم نیز میتواند از علائم زخم پای دیابتی باشد. ترشحات میتوانند شفاف، چرکی یا خونی باشند و نشاندهنده وجود عفونت در زخم باشند. در صورت مشاهده هرگونه ترشح از زخم، به خصوص اگر بوی بدی داشته باشد، باید به پزشک مراجعه شود.
- بوی بد از زخم، به ویژه اگر با ترشح همراه باشد، نشانه قطعی عفونت است و نیاز به درمان فوری دارد. عفونت میتواند به سرعت در پا گسترش یابد و عوارض جدی، از جمله قطع عضو، را به دنبال داشته باشد.
- تغییر رنگ پوست اطراف زخم نیز میتواند از علائم زخم پای دیابتی باشد. پوست ممکن است تیرهتر یا کبود شود که نشاندهنده کاهش جریان خون به ناحیه آسیبدیده است. این علامت نیز نیاز به بررسی و درمان توسط پزشک دارد.
کلینیک امیدنو | فرایند درمان زخم پای دیابتی
کلینیک امید نو، بهترین کلینیک درمان زخم پای دیابتی با بهره گیری از پزشکان متخصص از جمله پزشک متخصص عفونی، مشاوره تخصصی تغذیه دیابت، پزشک متخصص زخم، پزشک متخصص غدد و متابولیسم ، و ارایه تکنولوژی مدرن و روش های نوین درمان زخم دیابت، به بیماران دیابتی در جهت فرایند درمان زخم پای دیابتی کمک میکند.
فرایند درمان زخم پای دیابتی: تشخیص زخم پای دیابتی
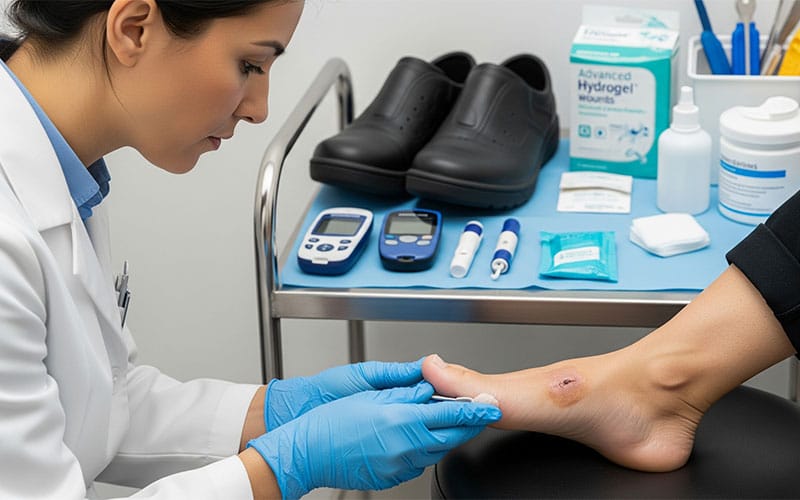
اولین مرحله در فرایند مهم درمان زخم پای دیابتی، تشخیص است. تشخیص زخم پای دیابتی یک فرآیند دقیق و چند مرحلهای است که با بررسی بالینی و معاینه دقیق پا توسط پزشک آغاز میشود. در این مرحله، پزشک با بیمار در مورد علائم تجربه شده، تاریخچه پزشکی و سابقه دیابت او صحبت میکند. این اطلاعات به پزشک کمک میکند تا درک بهتری از وضعیت بیمار و عوامل احتمالی مؤثر در ایجاد زخم داشته باشد. سپس، پاها به دقت بررسی میشوند تا محل، اندازه، عمق و ویژگیهای زخم مشخص شود.
در صورت لزوم و برای بررسی دقیقتر عمق و وسعت زخم و همچنین تشخیص عفونتهای احتمالی، ممکن است پزشک از آزمایشهای اضافی مانند کشت زخم، عکسبرداری با اشعه ایکس یا MRI استفاده کند. کشت زخم به شناسایی نوع و میزان باکتریهای موجود در زخم کمک میکند و در انتخاب آنتیبیوتیک مناسب برای درمان عفونت مؤثر است. عکسبرداری با اشعه ایکس و MRI نیز تصاویری دقیق از ساختار پا و بافتهای اطراف زخم ارائه میدهند و به پزشک در تشخیص دقیقتر و برنامهریزی مناسب برای درمان کمک میکنند.
طبق تحقیقات منتشر شده در Johns Hopkins Medicine (2024)، یکی از مهمترین ابزارهای تشخیص در فرایند درمان زخم دیابتی، ارزیابی وضعیت عروقی پا است. از آنجا که کاهش جریان خون (بیماری شریان محیطی یا PAD) روند ترمیم زخم را مختل کرده و خطر قطع عضو را افزایش میدهد، پزشک باید از تستهایی مانند اندازهگیری شاخص مچ پا-بازو (ABI) یا تستهای سونوگرافی داپلر برای بررسی وجود هرگونه انسداد عروقی استفاده کند. اگر جریان خون ناکافی باشد، حتی بهترین درمانهای موضعی زخم هم بیفایده خواهد بود و ممکن است بیمار قبل از هرگونه اقدام دیگری، نیاز به مداخله عروقی (مانند آنژیوپلاستی یا جراحی بایپس) داشته باشد.
فرایند درمان زخم پای دیابتی : شروع درمان
درمان زخم پای دیابتی یک فرآیند پیچیده و چندوجهی است که نیازمند توجه دقیق به عوامل مختلفی از جمله نوع، اندازه، عمق و وجود عفونت در زخم است. هدف اصلی از درمان، بهبود هرچه سریعتر زخم، جلوگیری از گسترش عفونت و حفظ عملکرد پا تا حد امکان است. برای دستیابی به این اهداف، روشهای درمانی گوناگونی وجود دارد که حتی امکان دریافت دستورالعمل برای درمان خانگی زخم پای دیابتی نیز وجود دارد، که در مقاله دیگری به تفصیل در مورد آن صحبت شده است.
اصول خود مراقبتی زخم پای دیابتی
مراقبت صحیح و منظم از زخم، سنگ بنای اصول درمان خانگی زخم پا دیابت است. تمیز کردن زخم با محلولهای ضدعفونی کننده مناسب و پانسمان مرتب آن از اهمیت بالایی برخوردار است. پانسمان مناسب به حفظ رطوبت مورد نیاز برای بهبود زخم، جلوگیری از ورود باکتریها و ایجاد عفونت و در نتیجه تسریع روند ترمیم آن کمک میکند. انتخاب نوع پانسمان با توجه به نوع و میزان ترشحات زخم توسط پزشک یا پرستار تعیین میشود.
کنترل قند خون
کنترل دقیق و مداوم قند خون، یکی از مهمترین جنبههای درمان زخم پای دیابتی است. بالا بودن قند خون میتواند روند بهبود زخم را مختل کرده و احتمال عفونت را افزایش دهد. به همین دلیل، بیماران دیابتی باید به طور منظم قند خون خود را کنترل کرده و در صورت لزوم، داروهای تجویز شده توسط پزشک را مصرف کنند و از رژیم غذایی مناسب و فعالیت بدنی منظم پیروی کنند.
آنتیبیوتیکها
در صورت وجود عفونت در زخم، پزشک بلافاصله آنتیبیوتیک مناسب را تجویز میکند. انتخاب نوع و دوز آنتیبیوتیک بر اساس نوع باکتری شناسایی شده در کشت زخم و شدت عفونت انجام میشود. مصرف کامل دوره آنتیبیوتیک تجویز شده توسط پزشک حتی در صورت بهبود ظاهری زخم، برای ریشهکن کردن کامل عفونت و جلوگیری از عود آن ضروری است.
تخلیه فشار از روی زخم پای دیابتی
کاهش فشار از روی زخم پای دیابتی، یکی از عوامل کلیدی در بهبود آن است. فشار مداوم بر روی زخم میتواند از رسیدن خون و مواد مغذی به آن جلوگیری کرده و روند بهبود را کند یا متوقف کند. برای کاهش فشار از روی زخم، از وسایل مخصوصی مانند کفشهای طبی، کفیهای مخصوص، عصا یا واکر استفاده میشود. پزشک یا متخصص پا میتواند بهترین وسیله را با توجه به نوع و محل زخم به بیمار توصیه کند.
جراحی زخم پای دیابتی
در برخی موارد، ممکن است برای بهبود کامل زخم پای دیابتی، جراحی تنها راه برای درمان زخم پای دیابتی باشد. جراحی میتواند شامل برداشتن بافت مرده یا عفونی (دبریدمان)، تخلیه آبسه، اصلاح ناهنجاریهای استخوانی یا عروقی و حتی قطع عضو در موارد شدید و غیرقابلجبران باشد. تصمیمگیری در مورد انجام جراحی و نوع آن توسط پزشک جراح و با توجه به شرایط خاص بیمار انجام میشود.
فرایند درمان زخم پای دیابتی: روشهای نوین درمانی
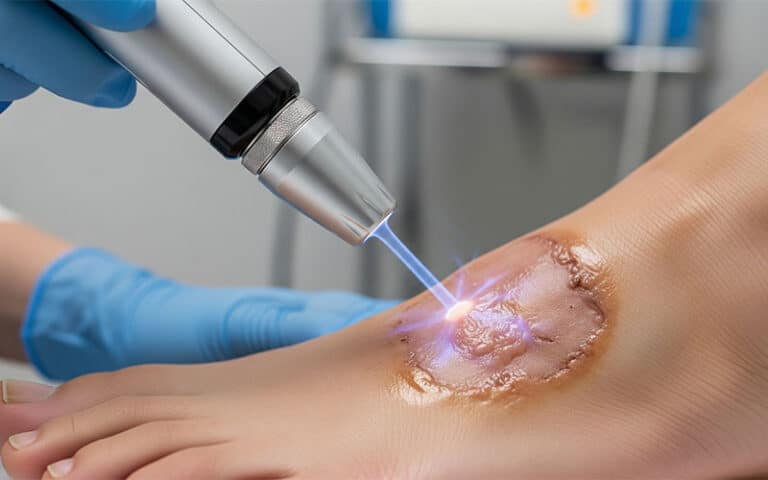
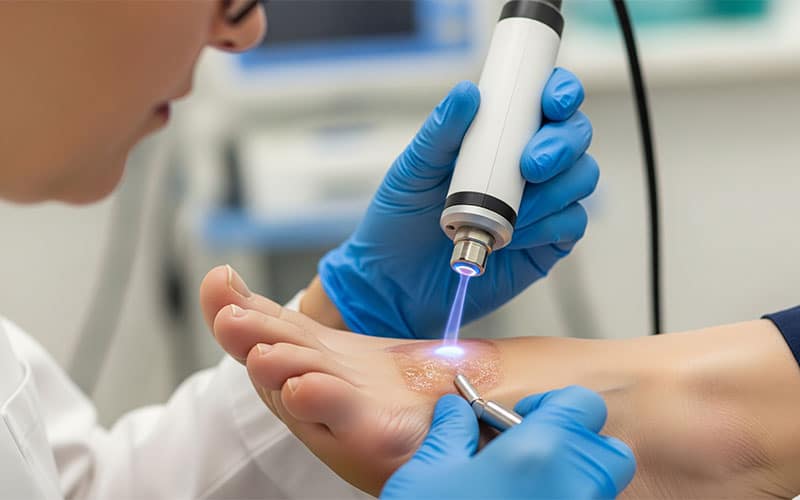
در سالهای اخیر، روشهای نوین متعددی برای درمان زخم پای دیابتی معرفی شدهاند که میتوانند به بهبود زخمهای مزمن و مقاوم به درمان کمک کنند. از جمله این روشها میتوان به استفاده از فاکتورهای رشد، لیزر نور آبی، لایت تراپی و درمان با سلولهای بنیادی اشاره کرد. این روشها معمولا در مواردی که زخم به درمانهای معمول پاسخ نمیدهد یا بهبود آن بسیار کند است، در کلینیک زخم پای دیابتی مورد استفاده قرار میگیرند.
درمان زخم پای دیابتی یک فرآیند تیمی است که نیازمند همکاری نزدیک بین بیمار، پزشک، پرستار و سایر متخصصان حوزه سلامت است. بیمار باید به طور فعال به کلینیک درمان زخم پای دیابتی مراجعه کرده و دستورات پزشک را به دقت دنبال کند. پیگیری منظم ویزیتهای پزشکی و انجام معاینات دورهای نیز برای اطمینان از بهبود زخم و جلوگیری از عوارض آن ضروری است.
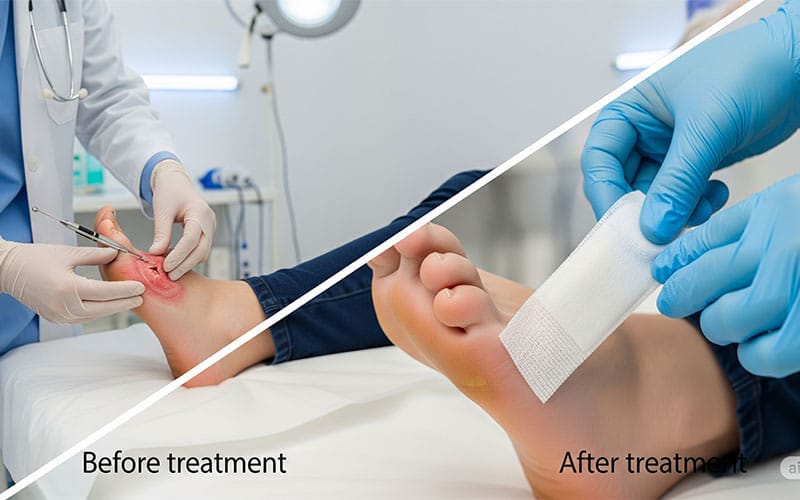
دبریدمان زخم: از بین بردن بافتهای مرده
یکی از اصول بنیادین در نحوه خود مراقبتی زخم دیابت ، دبریدمان زخم دیابت (Debridement) است. دبریدمان به معنای برداشتن تمامی بافتهای مرده، عفونی، و نکروتیک از بستر زخم است. این اقدام حیاتی، محیطی مناسب برای رشد بافتهای سالم فراهم کرده و بار میکروبی زخم را کاهش میدهد تا فرآیند التیام زخم دیابتی آغاز گردد. دبریدمان میتواند به روشهای مختلفی انجام شود، از جمله:
- دبریدمان جراحی: برداشتن دقیق بافتهای مرده با استفاده از ابزار جراحی توسط جراح متخصص.
- دبریدمان آنزیمی: استفاده از پمادهای موضعی حاوی آنزیم برای حل کردن تدریجی بافتهای مرده به صورت غیرتهاجمی.
- دبریدمان اتولیتیک: استفاده از پانسمانهایی که با حفظ رطوبت محیط زخم، به آنزیمهای طبیعی بدن اجازه میدهند بافتهای مرده را به طور طبیعی تجزیه کنند.
- دبریدمان مکانیکی: شامل استفاده از پانسمانهای مرطوب یا شستشوی زخم برای برداشتن فیزیکی بافتهای مرده.
- DBD پلاسما تراپی (Dielectric Barrier Discharge Plasma Therapy): روشی نوین که با استفاده از پلاسمای سرد (گاز یونیزه)، به استریل کردن بستر زخم، تحریک گردش خون و تسریع بهبود زخم کمک میکند.
- خدمات الکتروکوتر و الکترو کوتر: در برخی موارد خاص برای برش دقیق یا سوزاندن بافتهای غیرضروری و کنترل خونریزی در حین دبریدمان یا جراحیهای کوچک زخم استفاده میشوند.
انتخاب روش دبریدمان بستگی به نوع و شدت زخم، میزان بافت مرده و وضعیت عمومی بیمار دارد و توسط متخصص زخم تعیین میگردد.
طبق تحقیقات منتشر شده در Cleveland Clinic (2023)، در کنار دبریدمان و تخلیه فشار، مدیریت رطوبت زخم از طریق انتخاب پانسمانهای نوین (Advanced Dressings) برای تسریع فرایند درمان زخم پای دیابتی بسیار مهم است. پانسمانهای پیشرفته مانند آلژینات، فوم، هیدروکلوئیدها یا پانسمانهای حاوی نقره، نه تنها رطوبت بهینه را برای ترمیم سلولی حفظ میکنند، بلکه با کنترل ترشحات و مدیریت بار میکروبی (به خصوص پانسمانهای حاوی مواد آنتیمیکروبیال)، احتمال عفونت را به شدت کاهش میدهند. انتخاب نوع پانسمان به مرحله زخم، میزان ترشحات و نیاز به مدیریت عفونت بستگی دارد و باید توسط متخصص زخم تجویز شود.
اهمیت رویکرد چندتخصصی در مدیریت جامع زخم پای دیابتی
درمان زخم پای دیابتی تنها به یک روش یا تخصص محدود نمیشود؛ بلکه نیازمند یک رویکرد چندتخصصی است که همکاری نزدیک متخصصان مختلف را شامل میشود. این تیم میتواند شامل متخصص غدد (برای کنترل قند خون)، جراح عروق (برای بهبود جریان خون)، متخصص پا (پودیاتریست)، متخصص عفونی (برای مدیریت عفونت)، متخصص تغذیه (برای بهینهسازی رژیم غذایی) و پرستار متخصص زخم باشد. این هماهنگی و تبادل اطلاعات بین اعضای تیم، تضمین میکند که تمامی ابعاد بیماری و نیازهای بیمار به صورت جامع مورد توجه قرار گیرد و بهترین و اثربخشترین برنامه درمانی برای هر فرد طراحی و اجرا شود. این همافزایی تخصصی، کلید موفقیت در فرایند مهم درمان زخم پای دیابتی و جلوگیری از عوارض جدی آن است.
نقش توانبخشی و آموزش خود-مراقبتی در پیشگیری از عود زخم دیابتی
پس از بهبود اولیه زخم، نحوه مراقبت زخم دیابت به پایان نمیرسد؛ بلکه فاز توانبخشی و آموزش خود-مراقبتی آغاز میشود که برای پیشگیری از عود زخم حیاتی است. بیماران دیابتی باید به طور کامل در مورد مراقبتهای روزانه پا، انتخاب کفش مناسب، اهمیت بازرسی منظم پاها و شناسایی علائم هشداردهنده آموزش ببینند. علاوه بر این، ممکن است نیاز به فیزیوتراپی برای بازیابی قدرت و انعطافپذیری پا، و یا استفاده از وسایل ارتوز برای کاهش فشار بر نقاط آسیبپذیر وجود داشته باشد. این برنامههای آموزشی و توانبخشی، با توانمندسازی بیمار برای مدیریت فعال بیماری خود، به حفظ سلامت بلندمدت پا و افزایش کیفیت زندگی او کمک شایانی میکند و از بروز زخمهای جدید جلوگیری میکند.
بهترین کلینیک درمان زخم پای دیابتی در تهران
انتخاب بهترین کلینیک با روش های نوین درمان زخم دیابت در تهران و بهبود کامل زخم پای دیابتی میتواند تأثیر بسزایی در بهبود و پیشگیری از عوارض این بیماری داشته باشد. یک کلینیک خوب باید دارای ویژگیهای زیر باشد:
- تیم پزشکی متخصص: کلینیک باید دارای پزشکان متخصص در زمینه دیابت، جراحی عروق، پوست و سایر زمینههای مرتبط باشد.
- تجهیزات پیشرفته: کلینیک باید به تجهیزات پیشرفته برای تشخیص و درمان زخم پای دیابتی مجهز باشد.
- رویکرد جامع: کلینیک باید رویکردی جامع برای درمان زخم پای دیابتی داشته باشد و شامل مراقبت از زخم، کنترل قند خون، تغذیه، ورزش و آموزش بیمار باشد.
- تجربه و سابقه: کلینیک باید تجربه و سابقه خوبی در درمان زخم پای دیابتی داشته باشد.
کلینیک تخصصی زخم امید نو، برترین کلینیک درمان زخم پای دیابتی و پیشگیری از زخم پای دیابتی با مشاوره تخصصی تغدیه دیابت همراه بیماران دیابتی است. همچنین خدمات پزشکی مانند: خدمات بایوفیلر (بایو فیلر)، خدمات پانسمان نوین ، خدمات اوزون تراپی، خدمات پلاسما تراپی و خدمات پی آر پی PRP ، خدمات لایت تراپی، خدمات الکتروکوتر ، خدمات لیزر نور آبی، خدمات وکیوم تراپی، خدمات درمان با آنتی بیوتیک و مشاوره تغذیه دیابت را ارایه میکند. بیماران دیابتنی نیتوانند برای تعیین وضعیت عروق و جریان گردش خون در پاها از تستهای ABI و TBI و خدمات ارزیابی عروق اندامی استفاده میشود.
با انتخاب کلینیک زخم دیابتی مناسب و رعایت دقیق دستورات پزشک، میتوان با انجام فرایند درمان زخم پای دیابتی به بهبود زخم پای دیابتی و جلوگیری از عوارض جدی آن کمک کرد.
| سلب مسئولیت پزشکی: اطلاعات ارائهشده در این مقاله صرفاً جنبه عمومی و اطلاعرسانی دارد و نباید جایگزین تشخیص، درمان یا توصیههای پزشکی حرفهای تلقی شود. همواره برای هرگونه سؤال یا نگرانی در مورد وضعیت سلامتی خود، با پزشک متخصص واجد شرایط مشورت کنید و هرگز توصیههای پزشکی حرفهای را نادیده نگیرید یا به دلیل اطلاعات این مقاله، در مراجعه به پزشک تأخیر نکنید. |
محتوای این مقاله بهصورت علمی توسط دکتر عالیه پوردست، فوق تخصص عفونی، بازبینی شده است.
 سوالات متداول
سوالات متداول
در میان زخمهای شایع در پای دیابتیها، آیا علل ایجاد آنها در نواحی مختلف پا متفاوت است؟ مثلاً علت زخم دیابتی انگشت چیست؟
بله، هرچند ریشه اصلی زخمهای شایع در پای دیابتیها به نوروپاتی برمیگردد، اما علل ایجاد آنها میتواند متفاوت باشد. مثلاً علت زخم دیابتی انگشت در ناحیه انگشتان پا اغلب به دلیل تغییر شکل پا یا فشار مداوم ناشی از کفش نامناسب است، در حالی که زخم پاشنه معمولاً به دلیل فشار ناشی از استراحت طولانیمدت ایجاد میشود.
چرا مراحل زخم پای دیابتی تا این حد مهم است و آیا دبرید زخم پای دیابتی برای همه بیماران ضروری است؟
شناسایی مراحل زخم پای دیابتی به ما کمک میکند تا یک برنامه درمانی دقیق و متناسب با شدت زخم طراحی کنیم. دبرید زخم پای دیابتی نیز برای اغلب بیماران ضروری است، چرا که این اقدام حیاتی بافتهای مرده را حذف کرده، بار میکروبی را کاهش میدهد و به کنترل عفونت زخم پای دیابتی کمک میکند تا زخم شانس بهبودی پیدا کند.
با وجود روشهای درمانی متنوع، آیا درمان زخم دیابتی پاشنه پا یا درمان زخم دیابتی انگشت پا متفاوت است؟
بله، هرچند اصول درمان زخم دیابت مشترک است، اما رویکرد ما در کلینیک امید نو برای هر زخم اختصاصی است. برای درمان زخم دیابتی پاشنه پا، کاهش فشار اهمیت بالایی دارد، در حالی که درمان زخم دیابتی انگشت پا ممکن است نیازمند تکنیکهای دقیقتری برای حفظ ساختار انگشت و رسیدگی به عفونت باشد.
آیا فناوریهای جدید برای درمان زخم دیابتی واقعاً میتوانند جلوگیری از قطع عضو دیابتی را تضمین کنند؟
درمان زخم دیابتی با فناوریهای نوین مانند لیزر و وکیومتراپی، شانس بهبودی را به شدت افزایش میدهد. هدف این روشها، تسریع ترمیم زخم دیابتی و مقابله قاطع با عفونت است. هیچ درمانی نمیتواند صددرصد تضمینکننده باشد، اما با تشخیص به موقع و درمان جامع، شانس جلوگیری از قطع عضو دیابتی به طور چشمگیری افزایش مییابد.
آیا تخصص کلینیک امید نو در درمان زخم دیابت شامل درمان زخم بستر برای سایر بیماران نیز میشود؟
خیر، تمرکز اصلی کلینیک امید نو بر درمان زخم دیابت است.
آیا درمان زخم پای دیابتی دردناک است؟
بیشتر روشهای نوین درمان مانند اوزونتراپی و پانسمانهای پیشرفته بدون درد هستند و تنها در دبریدمان کمی احساس ناراحتی ممکن است ایجاد شود.
طول درمان زخم پای دیابتی چقدر است؟
بسته به شدت زخم و وضعیت عروقی بیمار، روند درمان بین چند هفته تا چند ماه طول میکشد. استفاده از روشهای نوین این مدت را بهطور چشمگیری کاهش میدهد.
آیا امکان جلوگیری از قطع عضو وجود دارد؟
بله. در بسیاری از بیماران که احتمال قطع عضو مطرح بوده، با درمانهای ترکیبی (وکیوم تراپی، PRP و کفش طبی) امکان حفظ پا فراهم شده است.
کدام بیماران بیشتر در معرض زخم پای دیابتی هستند؟
بیماران دیابتی با قند خون کنترلنشده، مشکلات عروقی، نوروپاتی یا سابقه زخم قبلی بیشتر در معرض خطر هستند.
بهترین روش پانسمان زخم پای دیابتی چیست؟
پانسمانهای نوین مانند هیدروژل و فوم بسته به نوع زخم انتخاب میشوند و از پانسمان سنتی با گاز و بتادین مؤثرتر هستند.
منابع معتبر
- Johns Hopkins Medicine. (2024). Diabetic Neuropathy. Johns Hopkins Medicine. Retrieved from: https://www.hopkinsmedicine.org/health/conditions-and-diseases/diabetes/diabetic-neuropathy-nerve-problems
- Mayo Clinic. (2025). Diabetic foot ulcer – Diagnosis and treatment. Mayo Clinic. Retrieved from: https://www.mayoclinic.org/diseases-conditions/diabetic-neuropathy/diagnosis-treatment/drc-20371587
- Cleveland Clinic. (2023). Diabetic Foot Ulcer: Foot and Toe Ulcers. Cleveland Clinic. Retrieved from: https://my.clevelandclinic.org/health/symptoms/17169-foot-and-toe-ulcers
بررسی و تأیید پزشکی توسط: دکتر عالیه پوردست
دکتر عالیه پوردست، فوق تخصص بیماریهای عفونی و مسئول فنی کلینیک امیدنو این مقاله را از نظر علمی بررسی و تأیید کردهاند.
زمینه های تخصصی:
• تشخیص و درمان انواع عفونتها
• کنترل عفونتهای بیمارستانی
• مشاوره در زمینه پیشگیری از عفونتها
نویسنده: شکیبا مرادی آهنی
شکیبا مرادی آهنی، نویسنده و متخصص تولید محتوای سلامت.
ایشان فعالیت تخصصی خود را از سال ۱۳۹۲ در نشریات هفته نامه سلامت و ویزئو آغاز و از سال ۱۴۰۰ بلاگنویسی را دنبال کرده است. او در حال حاضر با کلینیک تخصصی زخم پای دیابتی امیدنو همکاری میکند و هدفمندترین مقالات را برای افزایش آگاهی عمومی و بهبود استانداردهای درمانی منتشر کرده است.



22 پاسخ
خیلی مقاله مفیدی بود
سلام وقتتون بخیر
از لطف و توجه شما سپاسگزاریم
خیلی خوشحالیم که مقاله براتون مفید بوده و تونسته به آگاهی شما در زمینه زخمهای دیابتی کمک کنه.
در کلینیک امید نو هدف ما ارائهی مطالب علمی و کاربردی برای مراقبت بهتر بیماران هست.
مقاله ارزشندی بود و اطلاعات مفیدی در مورد زخم دیابت داشت.
سلام وقتتون بخیر
از بازخوردتون سپاسگزاریم، خوشحالیم که مقاله براتون مفید بوده 🙏
در کلینیک امید نو تلاش ما ارائه جدیدترین و دقیقترین اطلاعات درباره زخمهای دیابتی و روشهای نوین درمانه.
این کلینیک میتونه خطر قطع عضو را رفع کنه
در کلینیک فوقتخصصی امید نو، هدف اصلی درمان زخمهای دیابتی پیشگیری از قطع عضو است.
با ارزیابی دقیق عروقی و عصبی و استفاده از روشهای نوین مانند پلاسماتراپی، وکیومتراپی، لیزر و پانسمانهای پیشرفته، در بیشتر بیماران میتوان از پیشرفت زخم و نیاز به جراحی جلوگیری کرد.
با درمان زودهنگام و مراقبت تخصصی، حفظ پا ممکن و واقعی است.
با درمان زخمهای دیابتی و مراقبت درست، خطر مشکلات جدی مثل قطع عضو خیلی کم میشه
با درمان تخصصی و مراقبت منظم، احتمال بروز مشکلاتی مثل عفونت شدید یا قطع عضو بهطور چشمگیری کاهش مییابد.
در کلینیک امید نو، با استفاده از روشهای نوین درمانی، هدف ما حفظ پا و بازگرداندن سلامت بیمار است.
وکیوم تراپی چقدر تاثیر داره؟
وکیومتراپی یکی از موثرترین روشهای نوین در کنترل عفونت و تسریع ترمیم زخمهای دیابتی است.
این روش با ایجاد فشار منفی، ترشحات اضافی و باکتریها را از زخم خارج کرده و در عین حال جریان خون و اکسیژنرسانی را افزایش میدهد.
در کلینیک امید نو، وکیومتراپی زیر نظر تیم تخصصی و با دستگاههای پیشرفته انجام میشود تا ضمن کاهش نیاز به جراحی، سرعت ترمیم زخم و کاهش خطر قطع عضو فراهم شود.
طول طول دوره درمان زخم دیابتی چقدر ؟ و استفاده از لایت تراپی چقدر موثر ؟
طول دوره درمان زخم دیابتی به شدت و عمق زخم، وضعیت عروقی و کنترل قند خون بیمار بستگی دارد و نمیتوان زمان دقیقی برای همه بیماران تعیین کرد.
در کلینیک امید نو، برای تسریع روند ترمیم از لایتتراپی (نوردرمانی) بهعنوان روش مکمل استفاده میشود.
این فناوری با افزایش جریان خون، تحریک سلولهای ترمیمی و کاهش التهاب به بهبود سریعتر زخم کمک میکند و زیر نظر تیم تخصصی انجام میگیرد.
بهترین روش نوین برای جلوگیری از گسترش عفونت در زخم دیابتی چیه؟
برای جلوگیری از گسترش عفونت، مهمترین نکته مراقبت روزانه از زخم و کنترل قند خون است.
پانسمانهای نوین و روشهایی مثل شستوشو با امواج اولتراسوند، پلاسما تراپی و پانسمانهای آنتیمیکروبیال (نقرهدار) کمک میکنند تا باکتریها از بین بروند و محیط زخم تمیز بماند.
در کنار این روشها، کاهش فشار روی پا و مراجعه منظم به تیم تخصصی زخم، شانس ترمیم بدون جراحی را چند برابر میکند.
بهترین آنتیبیوتیک برای زخم پای دیابتی عفونی کدومه؟
انتخاب آنتیبیوتیک برای درمان زخم پای دیابتی کاملاً به نوع و شدت عفونت، نتیجهی کشت میکروبی و شرایط عمومی بیمار بستگی دارد.
هیچ آنتیبیوتیکی را نمیتوان بهعنوان «بهترین دارو» برای همه بیماران معرفی کرد، زیرا نوع میکروبها در هر زخم متفاوت است.
در موارد خفیف، ممکن است از آنتیبیوتیکهای خوراکی استفاده شود، اما در عفونتهای پیشرفتهتر، درمان تزریقی یا ترکیبی لازم است.
آیا متخصصان کلینیک امید تجربه بینالمللی در درمان زخم دارن؟
بله، تیم درمانی کلینیک امید نو از پزشکان و کارشناسانی با تجربهی بینالمللی در زمینهی درمان زخمهای دیابتی و مزمن تشکیل شده است.
هدف ما در کلینیک امید نو، ارائهی درمانهایی مطابق با آخرین پروتکلهای جهانی و با بالاترین سطح ایمنی و اثربخشی برای بیماران است.
چقدر احتمال داره با درمان ترکیبی پای بیمار دیابتی از قطع شدن نجات پیدا کنه؟
با پیشرفت روشهای نوین درمان، امروزه در بسیاری از بیماران دیابتی میتوان با درمان ترکیبی و چندتخصصی از قطع عضو پیشگیری کرد.
استفاده همزمان از روشهایی مانند پلاسماتراپی، لیزر درمانی، پانسمانهای نوین، کنترل دقیق قند خون و مشاوره تغذیه تخصصی، میتواند به شکل چشمگیری شانس حفظ پا را افزایش دهد.
میزان موفقیت این درمانها بستگی به میزان آسیب بافتی، شدت عفونت و زمان مراجعه بیمار دارد، اما در اغلب موارد، اگر درمان زود شروع شود، احتمال نجات اندام بسیار بالاست.
در کلینیک امید نو، با بهرهگیری از تیم تخصصی و تکنولوژیهای پیشرفته، هدف اصلی ما حفظ اندام و بازگرداندن کیفیت زندگی بیماران است.
بهترین زمان مراجعه به کلینیک زخم چه موقعه؟ وقتی زخم تازه شروع شده یا دیرتر؟
سلام
بهترین زمان مراجعه به کلینیک زخم، در همان مراحل اولیهی ایجاد زخم است.
هرچه بیمار زودتر برای بررسی و درمان اقدام کند، احتمال بهبود کامل بیشتر و روند درمان کوتاهتر خواهد بود.
تأخیر در مراجعه ممکن است باعث عفونت، گسترش زخم و در مواردی حتی خطر آسیب جدی به پا شود.
توصیه میشود در صورت مشاهدهی هرگونه تاول، تغییر رنگ پوست، ترک، یا ترشح غیرعادی در پا، بدون تأخیر به کلینیک امید نو مراجعه کنید تا درمان در زمان مناسب آغاز شود.