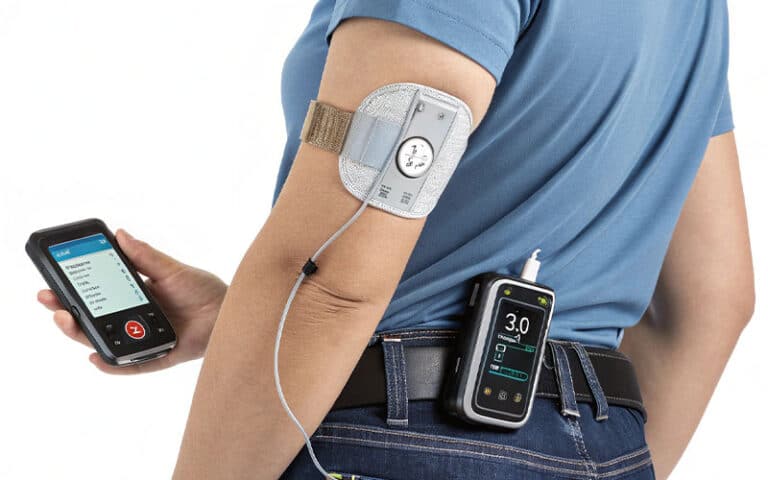
در چشمانداز پزشکی سال ۱۴۰۴ (۲۰۲۵ میلادی)، ما در نقطهای ایستادهایم که پارادایم مدیریت دیابت دچار تحولی بنیادین شده است. تا پیش از این، تمرکز سیستمهای درمانی بر «مدیریت بحران» بود؛ یعنی تلاش برای بستن زخمی که باز شده یا لیزر شبکیهای که دچار خونریزی شده است. اما امروز، استراتژی جهانی به سمت «پیشبینی و پیشگیری پیشدستانه» تغییر جهت داده است. دیابت دیگر تنها یک اختلال در متابولیسم قند نیست؛ بلکه یک چالش سیستمیک پیچیده است که ریزجریانهای خونی (Microcirculation) را در انتهاییترین نقاط بدن، یعنی چشمها و پاها، هدف قرار میدهد و تخریب میکند.
اگرچه علم پزشکی هنوز به نقطه «درمان قطعی» نرسیده و نمیتواند وعده بازگشت کامل سلامتی را به بیماران بدهد، اما همگرایی بیسابقه هوش مصنوعی (AI)، مهندسی بافت، بیوتکنولوژی و تجربه بالینی پزشکان، افقهای جدیدی را گشوده است. در مقاله پیشگیری از قطع عضو در دیابت، ما نه تنها به معرفی ابزارها میپردازیم، بلکه فلسفه جدید مراقبت را تشریح میکنیم تا درکی عمیق از نحوه نجات اندام و بینایی در عصر مدرن پیدا کنید.
- بخش ۱: چرا عوارض دیابت هنوز منجر به قطع عضو و نابینایی میشوند؟
- بخش ۲: رویکردهای نوین ۱۴۰۴ در تشخیص زودهنگام عوارض دیابت
- بخش ۳: نقش کلینیکهای چندتخصصی در کاهش خطر قطع عضو و نابینایی
- بخش ۴: فناوریهای درمانی نوین در سال ۱۴۰۴: گذار به عصر بیو-دیجیتال
- بخش ۵: تفاوت پیشگیری مؤثر با مراقبتهای سنتی دیابت
- بخش ۶: چه بیمارانی در سال ۱۴۰۴ بیشترین خطر قطع عضو یا نابینایی را دارند؟
- بخش ۷: نقش تجربه بالینی در کاهش عوارض پیشرفته دیابت
- بخش ۸: آیا پیشگیری از نابینایی دیابتی همزمان با پیشگیری از قطع عضو ممکن است؟
- بخش ۹: پیشگیری مؤثر در دیابت به چه معناست؟
۱. چرا عوارض دیابت هنوز منجر به قطع عضو و نابینایی میشوند؟
شاید بزرگترین پارادوکس پزشکی قرن بیست و یکم این باشد: در حالی که تکنولوژیهای درمانی با سرعتی باورنکردنی پیشرفت کردهاند، چرا آمار قطع عضو و نابینایی ناشی از دیابت در بسیاری از نقاط جهان همچنان صعودی یا ثابت است؟ پاسخ به این سوال نیازمند بررسی دقیق لایههای پنهان بیماری و سیستمهای درمانی است.
۱.۱.آمارهای جهانی: یک هشدار بیدارکننده
طبق گزارش جامع فدراسیون بینالمللی دیابت (IDF) در سال ۲۰۲۴، دیابت همچنان علت اصلی قطع عضوهای غیرترومایی (بدون حادثه) در جهان است. آمارها نشان میدهند که در هر ۲۰ ثانیه، یک نفر در گوشهای از دنیا بخشی از اندام تحتانی خود را به دلیل عوارض دیابت از دست میدهد. اما این توزیع جغرافیایی به شدت نابرابر است و شکاف عمیقی بین کشورهای توسعهیافته و در حال توسعه وجود دارد.
در کشورهای اسکاندیناوی، ژاپن و بخشهایی از غرب اروپا، با استقرار سیستمهای غربالگری اجباری و پایش هوشمند ملی، نرخ قطع عضوهای ماژور (قطع از بالای مچ یا زانو) تا ۶۰٪ کاهش یافته است. در این کشورها، سیستم به جای انتظار برای بیمار، به سراغ او میرود. اما در مقابل، در کشورهای در حال توسعه و منطقه خاورمیانه، نرخ قطع عضو به دلیل تشخیص دیرهنگام و عدم دسترسی به مراقبتهای چندتخصصی، همچنان نگرانکننده است.
۱.۲.وضعیت در ایران: چالشها و فرصتها
در ایران، ما با پدیدهای به نام «تأخیر در مراجعه» و «تمرکزگرایی خدمات» روبرو هستیم. در حالی که در تهران و کلانشهرها، دسترسی به کلینیکهای فوق تخصصی و تجهیزات پیشرفته بازسازی عروقی (Revascularization) وجود دارد، در استانهای مرزی و شهرهای کوچک، بیماران اغلب زمانی به پزشک مراجعه میکنند که بافت دچار نکروز گسترده (مرگ سلولی) شده و عفونت به استخوان (استئومیلیت) رسیده است.
گزارشهای بالینی نشان میدهد که سن ابتلا به عوارض شبکیه (رتینوپاتی) و زخمهای نوروپاتیک در ایران کاهش یافته است. این یعنی افراد در سنین مولد و طلایی زندگی (۳۵ تا ۵۰ سال)، درست زمانی که باید بالاترین بازدهی اقتصادی و اجتماعی را داشته باشند، در معرض خطر جدی از دست دادن بینایی یا توانایی حرکتی قرار میگیرند. بار اقتصادی ناشی از این ناتوانیها برای خانوادهها و سیستم بهداشت کشور بسیار سنگین است.
۱.۳.مکانیسم «سکوت علائم»: چرا بیمار متوجه خطر نمیشود؟
عامل اصلی تداوم این بحران، ماهیت بیولوژیک آسیبهای دیابتی است که با «سکوت» آغاز میشود:
-
نوروپاتی حسی دیابتی (Silent Neuropathy):
قند خون بالا به تدریج غلاف میلین اعصاب محیطی را تخریب میکند. ابتدا اعصاب درد (فیبرهای C) از کار میافتند. بیمار ممکن است پایش را روی میخ بگذارد، بسوزاند یا کفشش پایش را زخم کند، اما هیچ دردی حس نکند. درد که سیستم هشداردهنده بدن است، خاموش میشود و بیمار در “توهم سلامتی” به سر میبرد تا زمانی که بوی عفونت یا ترشحات زخم او را متوجه فاجعه کند.
-
رتینوپاتی خاموش:
در چشم نیز، خونریزیهای میکروسکوپی اولیه (Microaneurysms) هیچ تأثیری بر کیفیت دید ندارند. بیمار تصور میکند چون خوب میبیند، چشمانش سالم است؛ غافل از اینکه مویرگها در حال پاره شدن هستند. [۱]
طبق بررسی های انجام شده در سازمان بهداشت جهانی WHO در سال ۲۰۲۴:
Along with medicines to lower blood sugar, people with diabetes often need medications to lower their blood pressure and statins to reduce the risk of complications.
Additional medical care may be needed to treat the effects of diabetes:
- foot care to treat ulcers
- screening and treatment for kidney disease
- eye exams to screen for retinopathy (which causes blindness)
علاوه بر داروهای کاهشدهنده قند خون، افراد مبتلا به دیابت معمولاً به داروهای کاهنده فشار خون و نیز استاتینها برای کاهش خطر بروز عوارض نیاز دارند.
همچنین ممکن است مراقبتهای پزشکی تکمیلی برای درمان پیامدهای دیابت لازم باشد، از جمله:
- مراقبت از پا جهت درمان زخمها و اولسرها
- غربالگری و درمان بیماری کلیوی
- معاینات چشمی برای غربالگری رتینوپاتی (که میتواند منجر به نابینایی شود)
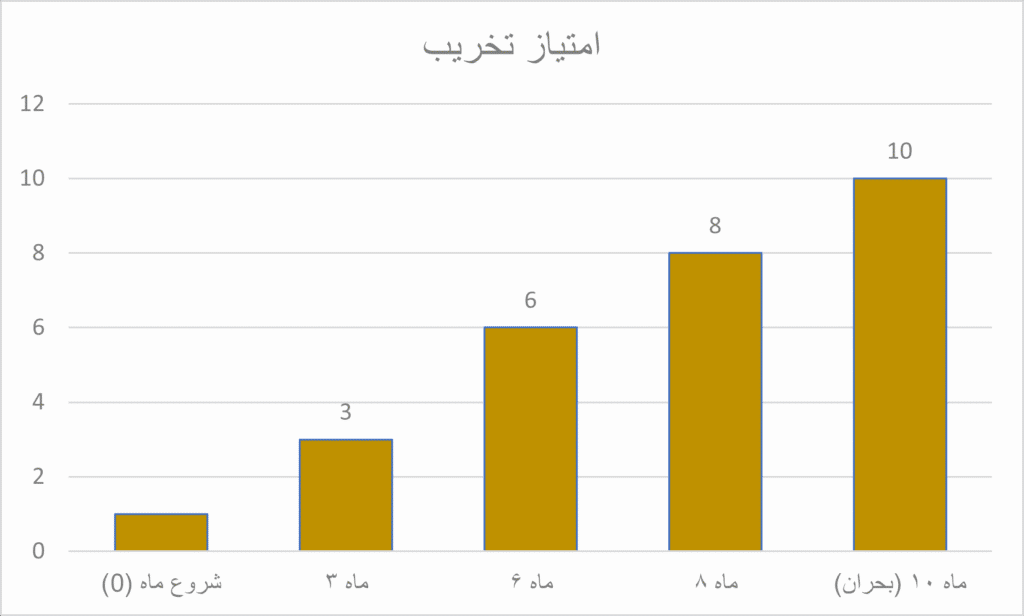
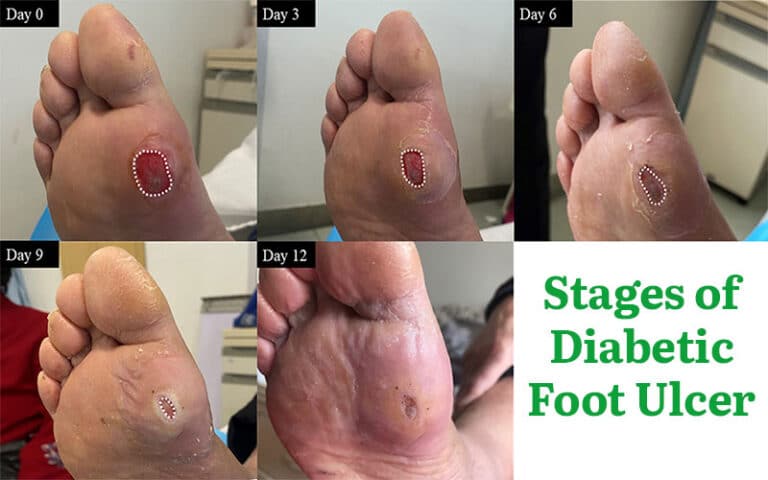
نمودار توالی زمانی وضعیت پنهان دیابت
| مرحله | سطح تخریب (امتیاز ۱ تا ۱۰) |
وضعیت پنهان بیماری (آنچه در بدن رخ میدهد) |
| شروع | ۱ | تخریب غلاف میلین اعصاب (شروع نوروپاتی بیصدا) |
| ماه ۳ | ۳ | از دست رفتن حس درد (توهم سلامتی) |
| ماه ۶ | ۵ | ایجاد فشار غیرطبیعی و پینه زیر پا |
| ماه ۸ | ۸ | بروز زخم کوچک و تشکیل بیوفیلم (نفوذ عفونت) |
| ماه ۹ | ۱۰ | نکروز بافت، درگیری استخوان و خطر قطع عضو |
۲. رویکردهای نوین ۱۴۰۴ در تشخیص زودهنگام عوارض دیابت
در پارادایم پزشکی سال ۱۴۰۴، تعریف «تشخیص زودهنگام» دستخوش تغییری انقلابی شده است. تا پیش از این، تشخیص زودهنگام به معنای یافتن زخم در مراحل اولیه (Grade 1) یا دیدن خونریزی خفیف در شبکیه بود. اما امروز، در عصر «پزشکی دقیق» (Precision Medicine)، هدف ما شناسایی «پیشنشانگرها» (Pre-markers) است؛ یعنی یافتن ردپای بیماری در سطح سلولی و مولکولی، ماهها یا سالها قبل از اینکه هرگونه علامت بالینی یا ظاهری ایجاد شود.
الف) هوش مصنوعی (AI) و یادگیری عمیق: چشم، پنجرهای به آینده سلامت
هوش مصنوعی دیگر یک ابزار لوکس یا آزمایشی نیست، بلکه به عنوان «دستیار هوشمند» و لاینفک در کنار متخصصان شبکیه و غدد قرار گرفته است. الگوریتمهای یادگیری عمیق (Deep Learning) اکنون قادرند الگوهایی را در تصاویر ته چشم (Fundus Photos) شناسایی کنند که چشم انسان هرگز قادر به دیدن و تحلیل آنها نیست:
-
تحلیل فرا-انسانی عروق (Retinal Vasculometry):
نرمافزارهای پیشرفته سال ۱۴۰۴ میتوانند پارامترهای دقیقی مانند «پیچخوردگی» (Tortuosity) و تغییرات میکرونی در قطر مویرگهای شبکیه را اندازهگیری کنند. تحقیقات جدید نشان میدهد که تغییر زاویه انشعاب عروق خونی در چشم، میتواند نشاندهنده تغییرات مشابه در کلیه و قلب باشد. در واقع، AI با اسکن چشم، وضعیت عروقی کل بدن را پیشبینی میکند.
-
پیشبینی سکتههای چشمی و قلبی:
- هوش مصنوعی با ترکیب دادههای تصویربرداری چشم، سن، و نوسانات قند خون، میتواند یک «نقشه خطر» (Risk Map) شخصیسازی شده برای هر بیمار ترسیم کند و احتمال بروز رتینوپاتی پرولیفراتیو (تکثیر عروق نابجا) را در ۱۲ ماه آینده تخمین بزند.
ب) اینترنت اشیاء پزشکی (IoMT) و پوشیدنیهای هوشمند
زخم پای دیابتی هرگز «ناگهانی» ایجاد نمیشود. این زخمها نتیجه هفتهها یا ماهها فشار نامحسوس و تکرارشونده بر یک نقطه خاص هستند. تکنولوژیهای پوشیدنی (Wearables) این شکاف اطلاعاتی را پر میکنند:
-
جورابهای هوشمند با الیاف نوری:
- این جورابها مجهز به سنسورهای میکروسکوپی دما و فشار هستند. اصل علمی پشت این تکنولوژی این است که التهاب همیشه با افزایش دما همراه است، حتی قبل از قرمزی پوست. اگر دمای نقطهای از کف پا ۲.۲ درجه سانتیگراد (مقدار آستانه خطر) بیشتر از نقطه قرینه در پای دیگر باشد، سیستم از طریق اپلیکیشن موبایل به بیمار هشدار میدهد که «فعالیت را متوقف کن و پایت را بررسی کن». [۷]
-
کفیهای کفش با فیدبک بیومتریک:
- این کفیها الگوی راه رفتن (Gait) بیمار را به صورت زنده تحلیل میکنند. در بیماران دیابتی، به دلیل خشکی مفاصل و تغییر شکل پا، نقاط فشار تغییر میکند. کفیهای هوشمند این تغییرات فشار را رصد کرده و به پزشک گزارش میدهند تا قبل از ایجاد پینه یا زخم، اصلاحات لازم در کفش اعمال شود.
ج) بیومارکرهای نوری و تصویربرداری فراطیفی
-
تصویربرداری فراطیفی (HSI):
- چشم انسان فقط نور مرئی را میبیند، اما دوربینهای فراطیفی میتوانند طیفهای نوری مختلفی را ثبت کنند که میزان اکسیژنرسانی بافتی (Oxyhemoglobin) را نشان میدهد. این دستگاهها میتوانند مشخص کنند کدام بافت در حال «خفگی» (Ischemia) است، حتی اگر ظاهر پوست کاملاً صورتی و سالم باشد. این تکنولوژی به جراحان کمک میکند تا مرز دقیق بافت زنده و مرده را تشخیص دهند.
-
تشخیص محصولات گلیکاسیون (AGEs):
- دستگاههای جدید با استفاده از تابش نور فلورسانس به پوست ساعد یا عدسی چشم، میزان تجمع محصولات نهایی گلیکاسیون پیشرفته را میسنجند. این مواد سمی که حاصل ترکیب قند با پروتئینهای بدن هستند، به عنوان «حافظه متابولیک» عمل میکنند و نشان میدهند بدن در ۵ سال گذشته چقدر تحت فشار قند بوده است. [۳]
۳. نقش کلینیکهای چندتخصصی در کاهش قطع عضو و ریسک نابینایی دیابتی
دوران «یک بیمار، یک پزشک» در مدیریت پیچیدگیهای دیابت به پایان رسیده است. مطالعات متعدد جهانی نشان میدهد که مدیریت جزیرهای (Siloed Management) عامل اصلی شکست در پیشگیری از قطع عضو است. وقتی متخصص غدد از وضعیت پای بیمار بیخبر است و جراح عروق از وضعیت شبکیه اطلاعی ندارد، بیمار در شکاف بین تخصصها آسیب میبیند. استاندارد طلایی درمان در سال ۱۴۰۴، مدل «کلینیک نجات اندام چندتخصصی» (MDT – Multidisciplinary Team) است.
در این کلینیکها، بیمار محور یک دایره درمانی است که در آن حداقل پنج متخصص کلیدی به صورت همزمان و هماهنگ فعالیت میکنند:
- متخصص داخلی یا غدد (رهبر ارکستر متابولیک): وظیفه او فراتر از تجویز انسولین است. او باید نوسانات قند را کنترل کند، فشار خون را (که دشمن شماره یک عروق چشم و پاست) تنظیم نماید و پروفایل چربی خون را اصلاح کند. بدون کنترل متابولیک، هیچ زخمی بهبود نمییابد.
- جراح عروق (مهندس جریان خون): تمرکز او بر مفهوم «آنژیوزوم» (Angiosome) است. پا به نواحی سه بعدی تقسیم میشود که هر کدام توسط یک شریان خاص تغذیه میشوند. جراح عروق مدرن دیگر فقط “رگ را باز نمیکند”، بلکه دقیقاً همان شریانی را بازسازی میکند که مسئول خونرسانی به ناحیه زخم است (Direct Revascularization).
- متخصص عفونی (استراتژیست میکروبی): با توجه به شیوع باکتریهای مقاوم به درمان، وظیفه این متخصص تشخیص دقیق نوع باکتری با کشتهای پیشرفته و تجویز آنتیبیوتیکهای هدفمند است. تصمیم حیاتی درباره نیاز به بستری برای جلوگیری از ورود عفونت به خون (سپسیس) با اوست.
- جراح و متخصص چشم (نگهبان بینایی): او علاوه بر درمان مشکلات چشمی، به عنوان یک دیدهبان عمل میکند. وضعیت عروق شبکیه، بازتابی از وضعیت عروق کلیه و قلب است. گزارش او میتواند هشدار زودهنگامی برای تیم قلبی و عروقی باشد.
- پرستار تخصصی زخم و پدیاتریست (سربازان خط مقدم): آنها بیشترین زمان را با بیمار میگذرانند. وظیفه آنها دبریدمان (برداشتن بافت مرده) به روشهای نوین، آموزش به بیمار، انتخاب پانسمانهای هوشمند و عمل کردن به عنوان «سیستم هشدار زودهنگام» با مشاهده کوچکترین تغییرات در بافت است.
- هوش مصنوعی (AI) به عنوان عضو ششم تیم (مغز تحلیلگر): در کلینیکهای مدرن، AI نقش «هماهنگکننده هوشمند» را ایفا میکند. این سیستم با تحلیل همزمان دادههای متخصص غدد (نوسانات قند)، جراح عروق (اسکنهای داپلر) و متخصص چشم (تصاویر شبکیه)، یک نقشه خطر واحد برای بیمار ترسیم میکند. هوش مصنوعی میتواند با تشخیص ارتباطات پنهان بین آسیبهای شبکیه و ریسک بروز زخم در نواحی خاصی از پا، به تیم درمانی هشدار دهد که قبل از وقوع فاجعه، مداخله کنند. در واقع AI اینجا نقش پیشگو را دارد که اجازه نمیدهد تخصصها به صورت جزیرهای عمل کنند. [۴]
۴. فناوریهای درمانی نوین در سال ۱۴۰۴: گذار به عصر بیو-دیجیتال
در سال ۱۴۰۴، ما شاهد ادغام مرزهای بیولوژی و تکنولوژی دیجیتال هستیم. درمانهای نوین دیگر فقط شامل پماد و قرص نیستند، بلکه شامل مهندسی بافت و شبیهسازیهای کامپیوتری میشوند.
همزاد دیجیتال (Digital Twin): شبیهسازی آینده بیمار
این فناوری یکی از هیجانانگیزترین پیشرفتهای پزشکی مدرن است. همزاد دیجیتال، یک نسخه مجازی و زنده از فیزیولوژی بیمار در کامپیوتر است که با دادههای واقعی (MRI، آزمایش خون، اسکن پا) تغذیه میشود.
پزشکان میتوانند داروها یا روشهای جراحی (مانند نوع خاصی از برش یا آفلودینگ) را ابتدا روی این همزاد دیجیتال آزمایش کنند (In Silico Trials). مثلاً با شبیهسازی فشار پا در هزاران قدم مجازی، نرمافزار پیشبینی میکند که کدام نقطه از پا در ۳ ماه آینده دچار زخم خواهد شد. این به تیم درمان اجازه میدهد تا کفی کفش یا پروتز را قبل از وقوع حادثه اصلاح کنند. این یعنی پیشگیری با دقت ریاضی.
مهندسی بافت و پرینت زیستی سهبعدی (۳D Bioprinting)
هدف از درمان زخم در گذشته «ترمیم» (Repair) بود که معمولاً منجر به ایجاد بافت اسکار (جوشگاه) بیکیفیت میشد. اما هدف امروز «بازسازی» (Regeneration) است؛ یعنی ساخت مجدد پوست با تمام ویژگیهای طبیعیاش.
پرینترهای زیستی سهبعدی پیشرفته، با استفاده از «جوهر زیستی» (Bio-ink) که حاوی کلاژن، فاکتورهای رشد و سلولهای بنیادی خود بیمار است، لایه به لایه پوست را مستقیماً درون بستر زخم چاپ میکنند. این پرینترها قادرند ساختارهای پیچیدهای ایجاد کنند که دارای کانالهای میکرو برای رگسازی سریع (Angiogenesis) هستند، چیزی که پانسمانهای معمولی هرگز نمیتوانند انجام دهند.
ایمپلنتهای چشمی و پانسمانهای الکتریکی
- ایمپلنتهای نانومتری چشم: یکی از چالشهای درمان رتینوپاتی، نیاز به تزریقات مکرر داخل چشم است که برای بیمار دردناک و استرسزا است. تکنولوژی جدید شامل مخازن نانومتری (Nano-reservoirs) است که یک بار درون چشم کاشته شده و داروهای ضد نابینایی (Anti-VEGF) را به صورت هوشمند، کنترل شده و طی ماهها آزاد میکنند.
- پانسمانهای بیو-الکتریک: پوست سالم دارای یک میدان الکتریکی طبیعی است که سلولها را هدایت میکند. در دیابت این میدان مختل میشود. پانسمانهای جدید با تقلید از الکتریسیته طبیعی بدن و ایجاد جریانهای میکرو، پدیدهای به نام «گالوانوتاکسیس» (Galvanotaxis) را فعال میکنند که سلولهای کراتینوسیت و فیبروبلاست را به سمت مرکز زخم فرا میخواند و همزمان غشای دفاعی باکتریها را تخریب میکند. [۵]
۵. تفاوت پیشگیری مؤثر با مراقبتهای سنتی دیابت
چرا روشهای قدیمی، درمانهای خانگی و گیاهدرمانیهای بدون نظارت دیگر پاسخگوی پیچیدگیهای دیابت مدرن نیستند؟ و چرا اصرار بر استفاده از آنها میتواند خطرناک باشد؟
اولین مسئله، تکامل باکتریهاست. باکتریهای عفونتزای امروزی لایههای محافظ لزج و بسیار مقاومی به نام «بیوفیلم» (Biofilm) دور خود میسازند. آنتیبیوتیکهای خوراکی، پمادهای سنتی و حتی عسل درمانی نمیتوانند در این دژ مستحکم نفوذ کنند. تکنولوژیهای نوین مانند پلاسما سرد (Cold Plasma) برای شکستن فیزیکی این سد طراحی شدهاند.
دوم، مسئله «نوروپاتی و آسیب ناخواسته» است. در طب سنتی، استفاده از آب داغ یا ضمادهای گیاهی رایج است. اما بیمار دیابتی که حس دما ندارد، ممکن است با آب داغ دچار سوختگی شدید شود و یا ضمادهای غیر استریل باعث ورود هاگهای قارچی به عمق بافت شوند.
سوم، و مهمتر از همه، مسئله «زمان طلایی» است. در رویکردهای سنتی، استراتژی معمولاً «صبر و تماشا» است تا ببینند زخم چه میشود. اما در دیابت، هر ساعت ارزشمند است. عفونت میتواند در کمتر از ۲۴ ساعت از یک زخم سطحی به استخوان برسد. [۶]
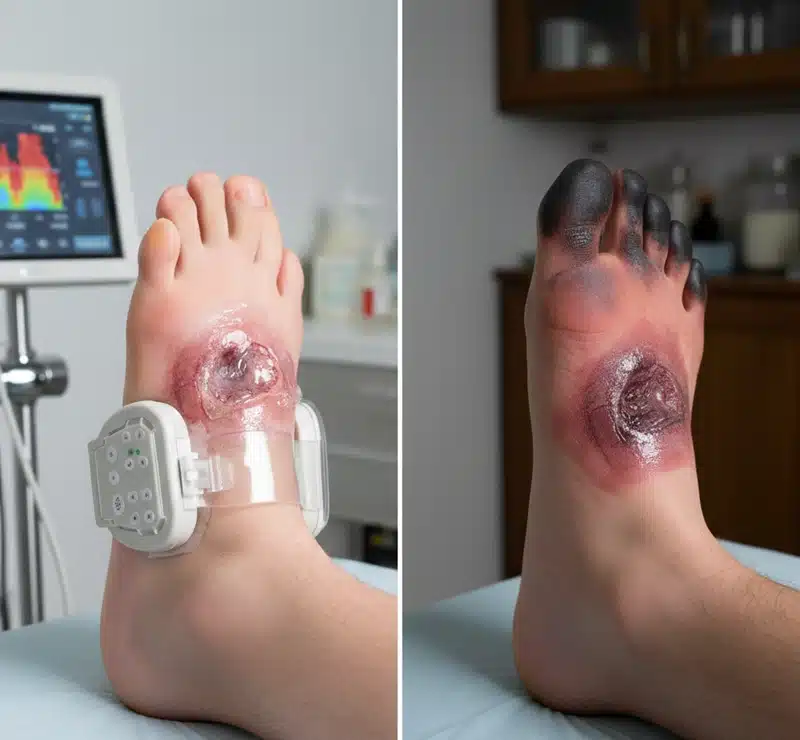
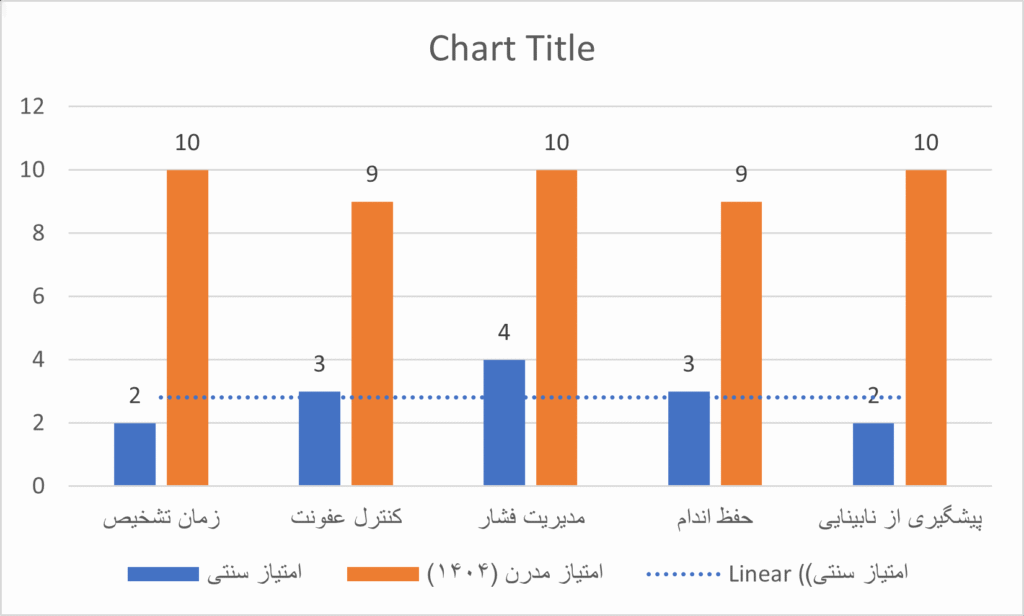
مقایسه نتایج رویکردهای سنتی و مدرن
| شاخص | مراقبت سنتی/خانگی | مراقبت مبتنی بر فناوری و تیم تخصصی (۱۴۰۴) |
| زمان تشخیص مشکل | پس از ظهور زخم باز، چرک یا تاری دید محسوس | قبل از ظهور علائم بالینی (با کمک AI و اسکن دما) |
| استراتژی کنترل عفونت | سطحی، وابسته به آنتیبیوتیک عمومی (مقاومت بالا) | تخریب فیزیکی بیوفیلم (پلاسما/نانوسیلور) + کشت دقیق |
| مدیریت فشار پا | توصیههای کلی (کفش راحت بپوش) | طراحی کفی با اسکن سه بعدی و آنالیز فشار دینامیک |
| نرخ حفظ اندام | پایین (وابسته به شانس و سیستم ایمنی بیمار) | افزایش قابل توجه (مدیریت فعال ریسک و عروق) |
| ریسک نابینایی | تشخیص اغلب در مرحله خونریزی زجاجیه | تشخیص در مرحله میکروآنوریسم و درمان با لیزر/تزریق |
۶.چه بیمارانی در سال ۱۴۰۴ بیشترین ریسک نابینایی دیابت یا قطع عضو را دارند؟
تغییر سبک زندگی، تغذیه و الگوی فعالیت بدنی، چهره بیماران پرخطر را تغییر داده است. ما اکنون با پدیدهای به نام «دیابزیتی» (Diabesity) مواجه هستیم؛ ترکیبی خطرناک از دیابت و چاقی که همراه با مصرف غذاهای فوق فرآوری شده، التهاب مزمن عروقی را در بدن تشدید کرده است.
گروههای پرخطر جدید که باید تحت نظارت دقیق باشند عبارتند از:
- بیماران با «نوسانات شدید قند» (Glycemic Variability): تحقیقات جدید ثابت کرده است که خطر نوسان قند (بالا و پایین رفتن مداوم بین ۵۰ تا ۳۰۰) برای عروق بسیار مخربتر از قند خون بالایِ ثابت است. این نوسانات باعث ایجاد «استرس اکسیداتیو» شدید میشود که مستقیماً دیواره مویرگهای چشم و کلیه را بمباران میکند.
- سیگاریهای دیابتی: نیکوتین و مواد سمی سیگار، باعث انقباض عروق (Vasoconstriction) میشوند. در بیمار دیابتی که خودبهخود عروق تنگی دارد، سیگار کشیدن به معنای بستن کامل راه اکسیژن به بافت است. سیگار ریسک قطع عضو را تا ۳ برابر افزایش میدهد.
- افراد با دفرمیتیهای ساختاری پا: کسانی که دچار تغییر شکل انگشتان (مانند انگشت چکشی یا هالوکس والگوس) شدهاند، نقاط فشار غیرطبیعی در کفش دارند که مستعدترین مکان برای ایجاد زخم است.
- بیماران دیالیزی: رسوب کلسیم در دیواره رگها (کلسیفیلاکسی) در این بیماران شایع است که خونرسانی را حتی با وجود باز بودن رگهای اصلی، مختل میکند.
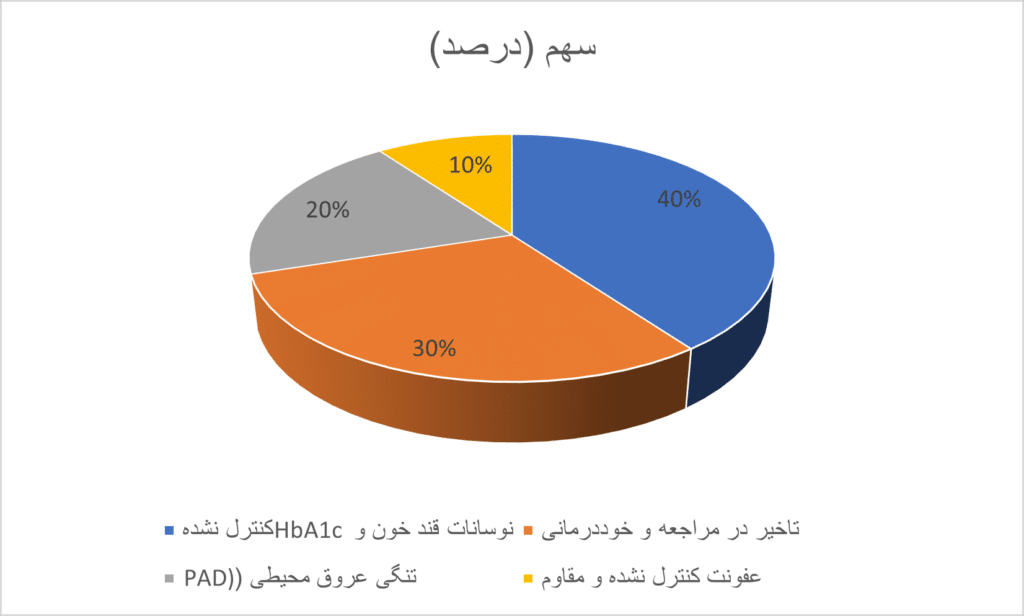
(سهم فاکتورهای خطر در بروز عوارض غیرقابل برگشت):
- نوسانات قند خون و HbA1c کنترل نشده: ۴۰٪
- تاخیر در مراجعه به متخصص و خوددرمانی: ۳۰٪
- تنگ شدن عروق محیطی (PAD) و اختلال خونرسانی: ۲۰٪
- عفونت کنترل نشده و مقاوم: ۱۰٪
۷. نقش تجربه بالینی در پیشگیری از قطع عضو در دیابت
با تمام صحبتهایی که از تکنولوژی کردیم، باید به یک حقیقت مهم اعتراف کنیم: تکنولوژی ابزار است، نه درمانگر. هوش مصنوعی میتواند پیشبینی کند، پرینتر سه بعدی میتواند پوست بسازد، اما آنچه در نهایت جان و اندام بیمار را نجات میدهد، «قضاوت بالینی» (Clinical Judgment) پزشک است.
پزشکی یک هنر است که بر پایه علم بنا شده. فناوری های پیشرفته زخم دیابت مانند لیزرهای کمتوان، دستگاههای پلاسما تراپی اتمسفری، سیستمهای وکیوم تراپی (NPWT) و آنژیوگرافی که در مراکز پیشرو و تخصصی مانند کلینیک امید نو استفاده میشوند، تنها زمانی معجزه میکنند که توسط تیمی مجرب هدایت شوند که هزاران زخم و هزاران شبکیه را دیدهاند.
تجربه بالینی به پزشک میگوید چه زمانی باید تهاجمی عمل کرد و با جراحی عفونت را خارج کرد، و چه زمانی باید محافظهکارانه رفتار کرد و به بافت فرصت داد. بسیاری از قطع عضوها در جهان نتیجه تصمیمگیریهای شتابزده یا برعکس، تعللهای بیجا بوده است. در کلینیکهای تخصصی، پزشکان با اتکا به تجربه هزاران کیس موفق، میدانند چگونه بین حفظ طول اندام و حفظ جان بیمار تعادل برقرار کنند. رضایت بیماران در این مراکز معمولاً نه فقط بخاطر تجهیزات مدرن، بلکه بخاطر احساس امنیت، همدلی و برنامه درمانی مشخصی است که تیم درمانی برای آنها ترسیم میکند.
۸. آیا پیشگیری از نابینایی همزمان با پیشگیری از قطع عضو در دیابت ممکن است؟
بسیاری از بیماران تصور میکنند چشم و پا دو عضو کاملاً بیربط هستند. اما پاسخ علم پزشکی «بله» قاطع است. در واقع، جدا کردن این دو از هم اشتباه است زیرا ریشه هر دو مشکل یکسان است: میکروآنژیوپاتی (آسیب به عروق ریز).
چشم، کلیه و اعصاب پا، همگی توسط عروق بسیار ریز و انتهایی تغذیه میشوند. وقتی قند خون بالا میرود، لایه داخلی این عروق (اندوتلیوم) در همه جای بدن به صورت همزمان آسیب میبیند. فاکتورهای رشد عروقی مانند VEGF که در چشم باعث خونریزی میشوند، همان فاکتورهایی هستند که در بهبود زخم پا اختلال ایجاد میکنند.
بنابراین، استراتژیهای محافظتی سیستمیک مانند:
- کنترل دقیق فشار خون
- مدیریت چربی خون (لیپیدها)
- استفاده از داروهای محافظتکننده کلیه و قلب
همزمان از چشم در برابر نابینایی و از پا در برابر زخم و پیشگیری از قطع عضو در دیابت محافظت میکنند. نگاه جامعنگر در سال ۱۴۰۴ بر این اصل استوار است که «چشم، پنجرهای به پای بیمار است». اگر چشمپزشک تورم یا خونریزی در شبکیه مشاهده کند، باید بلافاصله هشدار دهد که وضعیت پای بیمار نیز باید به دقت بررسی شود، حتی اگر بیمار هیچ شکایتی از درد پا نداشته باشد. این ارتباط دوطرفه، کلید پیشگیری جامع است.
۹. پیشگیری مؤثر در دیابت به چه معناست؟ (بازتعریف مفاهیم)
باید با واقعبینی علمی و صداقت پزشکی به مفهوم «پیشگیری» نگاه کنیم. در پزشکی مدرن، وقتی از پیشگیری از قطع عضو در دیابت صحبت میکنیم، لزوماً به معنای «تضمین عدم ابتلا به هیچ عارضهای» نیست؛ چرا که ژنتیک، طول مدت دیابت و سن عواملی غیرقابل تغییر هستند.
پیشگیری مؤثر در سال ۱۴۰۴ به معنای زیر است:
- به تأخیر انداختن عوارض (Delaying Progression): مدیریت بیماری به گونهای که عوارضی که قرار بود در ۵۰ سالگی رخ دهد، به ۷۰ یا ۸۰ سالگی منتقل شود. این یعنی خریدن دهها سال زندگی با کیفیت برای بیمار.
- کاهش شدت آسیب (Mitigation): تبدیل خطر «قطع عضو ماژور» (از دست دادن پا) به مداخلات محدود و جزئی (مانند برداشتن بافت مرده یا یک انگشت) که تأثیر کمی بر راه رفتن بیمار دارد.
- حفظ کیفیت زندگی (Quality of Life): جلوگیری از نابینایی کامل و حفظ «بینایی کاربردی» تا بیمار بتواند مستقل زندگی کند.
ما نباید به دنبال معجزه باشیم، بلکه باید به دنبال «مدیریت هوشمندانه ریسک» باشیم. آگاهی بیمار، استفاده از تکنولوژیهای پوشیدنی برای پایش مداوم، و مراجعه منظم و دورهای به مراکز تخصصی (نه فقط زمان بیماری)، مثلثی است که میتواند مسیر زندگی یک فرد دیابتی را تغییر دهد. دیابت اگرچه همراه همیشگی است، اما با ابزارهای نوین ۱۴۰۴، لزومی ندارد که پایان تلخی داشته باشد.
کلینیک چند تخصصی زخم دیابت امیدنو
کلینیک چند تخصصی زخم دیابت امید نو، بهترین کلینیک با اریه رویکرد جدید درمان زخم پای دیابتی و مرکز پیشگیری از قطع عضو در دیابت با کمک پزشکان فوق تخصص عفونی، پزشک متخصص زخم و مشاوره رژیم غذایی دیابتی ها، موثرترین درمان عفونت زخم با آنتی بیوتیک به بیماران ارایه می شود.
همچنین در این مرکز برای ترمیم کامل زخم های دیابت و جلوگیری از قطع عضو بیماران دیابتی خدمات پزشکی مانند: خدمات بایوفیلر (بایو فیلر)، پانسمان پیشرفته زخم دیابت ، خدمات اوزون تراپی، درمان زخم دیابت با پلاسما تراپی، درمان زخم دیابت با PRP ، خدمات لایت تراپی، خدمات الکتروکوتر ، خدمات وکیوم تراپی، خدمات لیزر نور آبی ارایه میکند. بیماران دیابتی میتوانند برای تعیین وضعیت عروق از خدمات ارزیابی عروق اندامی و جریان گردش خون در پاها از تستهای ABI و TBI در این مرکز بهره ببرند.
| سلب مسئولیت پزشکی: اطلاعات ارائهشده در این مقاله صرفاً جنبه عمومی و اطلاعرسانی دارد و نباید جایگزین تشخیص، درمان یا توصیههای پزشکی حرفهای تلقی شود. همواره برای هرگونه سؤال یا نگرانی در مورد وضعیت سلامتی خود، با پزشک متخصص واجد شرایط مشورت کنید و هرگز توصیههای پزشکی حرفهای را نادیده نگیرید یا به دلیل اطلاعات این مقاله، در مراجعه به پزشک تأخیر نکنید. |
سوالات متداول
من در شهرستان دوری زندگی میکنم و امکان سفر مداوم به تهران یا مراکز استان را ندارم؛ تکلیف درمان من چیست؟
خوشبختانه نیازی به حضور فیزیکی برای تمام ویزیتها نیست. امروزه بسیاری از کلینیکهای تخصصی زخم و دیابت در ایران، سیستم «ویزیت آنلاین و تصویری» راهاندازی کردهاند. شما میتوانید تصاویر باکیفیت از پای خود یا مدارک پزشکی را از طریق اپلیکیشنهای داخلی برای متخصص ارسال کنید. تیم درمان تشخیص میدهد که آیا با تجویز دارو و پانسمان توسط پرستار شهر خودتان مشکل حل میشود، یا وضعیت اورژانسی است و حتماً نیاز به سفر دارید. این غربالگری آنلاین، سفرهای غیرضروری شما را حذف میکند.
آیا فقط کنترل قند خون برای پیشگیری از نابینایی و قطع عضو کافی است؟
خیر، این یک تصور غلط رایج است. قند خون تنها یکی از اضلاع مثلث خطر است. دو ضلع دیگر «فشار خون» و «چربی خون» هستند. حتی اگر قند شما نرمال باشد اما فشار خونتان بالا باشد، نیروی فیزیکی خون به مویرگهای ظریف چشم و کلیه آسیب میزند. همچنین، کمبود ویتامینهایی مثل B12 (که در مصرفکنندگان متفورمین شایع است) و ویتامین D میتواند روند تخریب اعصاب را تسریع کند؛ بنابراین مکملهای تقویتی خاص دیابت نیز ضروری هستند.
پاهای من گاهی داغ میشود و ورم میکند اما دردی ندارد و زخمی هم نیست؛ آیا این خطرناک است؟
بله، این میتواند نشانه اولیه «مفصل شارکو» (Charcot Foot) باشد. در این حالت، استخوانها به دلیل نوروپاتی ضعیف شده و خرد میشوند، اما چون دردی حس نمیکنید، به راه رفتن ادامه میدهید که باعث تغییر شکل دائمی پا میشود (قوز کف پا). داغ بودن غیرقرینه (یک پا گرمتر از دیگری) همیشه یک هشدار قرمز است و نیاز به گچگیری فوری یا استفاده از کفشهای مخصوص تخلیه بار دارد، حتی اگر زخمی وجود نداشته باشد.
آیا پدیکور و استفاده از سنگ پا برای بیماران دیابتی مجاز است؟
به هیچ وجه نباید پدیکور زیبایی در آرایشگاههای معمولی انجام دهید. ابزارهای فلزی غیراستریل و سوهان کشیدن تهاجمی میتواند خراشهای میکروسکوپی ایجاد کند که دروازه ورود باکتریهاست. در کلینیکهای پا (پدیاتری)، «پدیکور پزشکی» توسط متخصص انجام میشود که میخچهها و پینهها را با ابزارهای استریل و بدون آسیب به بافت سالم برمیدارد. سنگ پا نیز برای پوست نازک دیابتی بسیار خشن است و توصیه نمیشود.
استرس و اضطراب چگونه بر زخم پای دیابتی یا بینایی تأثیر میگذارد؟
استرس باعث ترشح هورمون کورتیزول میشود. کورتیزول دو اثر مخرب دارد: اول اینکه مستقیماً قند خون را بالا میبرد و اثر انسولین را خنثی میکند؛ و دوم اینکه سیستم ایمنی بدن را سرکوب میکند و باعث انقباض عروق میشود. این یعنی خون کمتری به زخم میرسد و بدن توانایی کمتری برای مبارزه با عفونت دارد. بنابراین، مدیریت استرس و خواب کافی، بخشی از پروتکل درمانی زخم و شبکیه است.
آیا ورزش کردن برای کسی که نوروپاتی (بیحسی پا) دارد ممنوع است؟
ورزش ممنوع نیست، اما نوع آن باید تغییر کند. پیادهروی طولانی برای کسی که حس کف پا ندارد یا دچار تغییر شکل پا شده، ممکن است باعث ایجاد تاولهای پنهان شود. در سال ۱۴۰۴، پزشکان ورزشی برای این افراد ورزشهای «بدون تحمل وزن» (Non-weight bearing) مانند شنا، دوچرخهسوااری ثابت، یا تمرینات ایزومتریک بالاتنه را تجویز میکنند تا بدون آسیب به پا، قند خون کنترل شود و گردش خون بهبود یابد.
رابطه بیماریهای لثه و دندان با دیابت و قطع عضو چیست؟
یک رابطه دوطرفه خطرناک وجود دارد. قند بالا باعث بیماری لثه (پریودنتیت) میشود و عفونت لثه نیز به نوبه خود باعث ایجاد التهاب در کل بدن میشود که قند خون را غیرقابل کنترل میکند. باکتریهای دهان میتوانند وارد جریان خون شده و به پلاکهای عروقی در پا یا قلب بچسبند. درمان بیماریهای لثه میتواند HbA1c (قند سه ماهه) را تا نیم درصد کاهش دهد که معادل تأثیر یک داروی دیابت است.
مراجع
- World Health Organization. (2024). Diabetes. WHO News-room Fact Sheets
WHO. - Mayo Clinic Staff. (2024). Amputation and diabetes: How to protect your feet
Mayo Clinic. - Bernardina T Fokkens , Andries J Smit. (2016). Skin fluorescence as a clinical tool for non-invasive assessment of advanced glycation and long-term complications of diabetes.
PubMed. - Muhammad Mateen, Weifang Zhu. (2025). The role of AI in the diagnosis of diabetic retinopathy through retinal lesion features
PubMed. - Ahmad F Turki, Aziza R Alrafiah. (2025) . A Bioelectrically Enabled Smart Bandage for Accelerated Wound Healing and Predictive Monitoring
NIH. - National Library of Medicine (NIH). (2021). Differences in health care & health status in patients with diabetes in Medicare Advantage vs Traditional Medicare
PubMed. - PubMed. (2017). An Optical-Fiber-Based Smart Textile (Smart Socks) to Manage Biomechanical Risk Factors Associated With Diabetic Foot Amputation
NIH.
بررسی و تأیید پزشکی توسط: دکتر عالیه پوردست
دکتر عالیه پوردست، فوق تخصص بیماریهای عفونی و مسئول فنی کلینیک امیدنو این مقاله را از نظر علمی بررسی و تأیید کردهاند.
زمینه های تخصصی:
• تشخیص و درمان انواع عفونتها
• کنترل عفونتهای بیمارستانی
• مشاوره در زمینه پیشگیری از عفونتها
نویسنده: شکیبا مرادی آهنی
شکیبا مرادی آهنی، نویسنده و متخصص تولید محتوای سلامت.
ایشان فعالیت تخصصی خود را از سال ۱۳۹۲ در نشریات هفته نامه سلامت و ویزئو آغاز و از سال ۱۴۰۰ بلاگنویسی را دنبال کرده است. او در حال حاضر با کلینیک تخصصی زخم پای دیابتی امیدنو همکاری میکند و هدفمندترین مقالات را برای افزایش آگاهی عمومی و بهبود استانداردهای درمانی منتشر کرده است.