زخم پای دیابتی، یکی از پیچیدهترین و شایعترین عوارض دیابت است که میتواند کیفیت زندگی بیماران را به شدت تحت تأثیر قرار دهد. این زخمها در صورت عدم درمان به موقع، میتوانند منجر به عفونتهای شدید، قطع عضو و حتی مرگ شوند. خوشبختانه با پیشرفتهای اخیر در حوزه پزشکی و مراقبتهای بهداشتی، روشهای درمانی مؤثری برای مدیریت و درمان این زخمها ارائه شده است. در این مقاله، به بررسی جامع زخم پای دیابتی چالشی جدی و راهکارها در کلینیک تخصصی درمان زخم پای دیابت امید نو خواهیم پرداخت.
کلینیک امیدنو، درمان نوین زخم پای دیابت
کلینیک امید نو، برترین کلینیک تخصصی زخم دیابت، با بهره گیری از پزشکان متخصص و مشاوره تغدیه دیابت نه تنها کمک به بهبود عفونت زخم دیابت و تسریع بهبودی زخم پای دیابتی میکند، بلکه با خدمات درمانی متنوع و به روز، راه حل موثری جهت درمان نوین زخم پای دیابت، روند التیام زخم دیابت، جلوگیری از بروز زخم دیابت را به بیماران دیابتی ارایه میکنند.
زخم پای دیابتی چالشی جدی و راهکارها
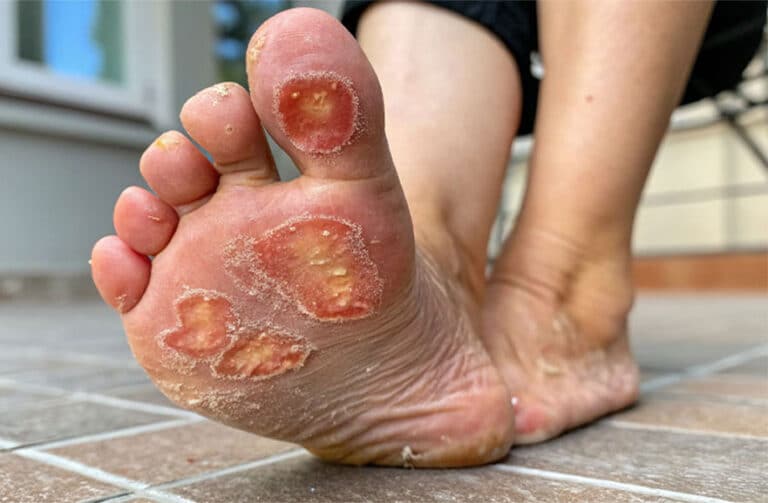
بدون مراقبت زخم پای دیابت، یک آسیب موضعی به پوست یا بافتهای زیرین پا در افراد مبتلا به دیابت است. این زخمها معمولا در نواحی با فشار بیشتر مانند کف پا، انگشتان و پاشنه ایجاد میشوند. علت اصلی ایجاد این زخمها، عوارضی مانند نوروپاتی (آسیب عصبی)، آنژیوپاتی (آسیب عروقی) و کاهش سیستم ایمنی در افراد دیابتی است. این عوارض باعث کاهش حس در پاها، اختلال در گردش خون و افزایش خطر عفونت میشوند.
زخم پای دیابتی چالشی جدی و راهکارها : عوامل خطر
زخم پای دیابتی یکی از عوارض شایع و جدی دیابت است که در صورت عدم درمان به موقع، میتواند عواقب جبرانناپذیری به دنبال داشته باشد. عوامل متعددی در ایجاد این زخمها نقش دارند که شناخت آنها به بیماران و کادر درمان کمک میکند تا اقدامات پیشگیرانه مناسب را انجام دهند.
- نوروپاتی دیابتی: یکی از مهمترین دلایل ایجاد زخم پای دیابتی، آسیب به اعصاب است. این آسیب باعث کاهش حس در پاها میشود، به طوری که بیمار متوجه کوچکترین زخم یا آسیب به پوست پا نمیشود. در نتیجه، زخمها بدون درد بوده و فرصت ترمیم پیدا نمیکنند.
- آنژیوپاتی دیابتی: آسیب به رگهای خونی در افراد دیابتی، باعث کاهش جریان خون به پاها میشود. این کاهش جریان خون، روند بهبود زخم را کند کرده و خطر عفونت را افزایش میدهد. زیرا سلولهای بدن برای ترمیم بافتهای آسیبدیده به اکسیژن و مواد مغذی که توسط خون حمل میشوند، نیاز دارند.
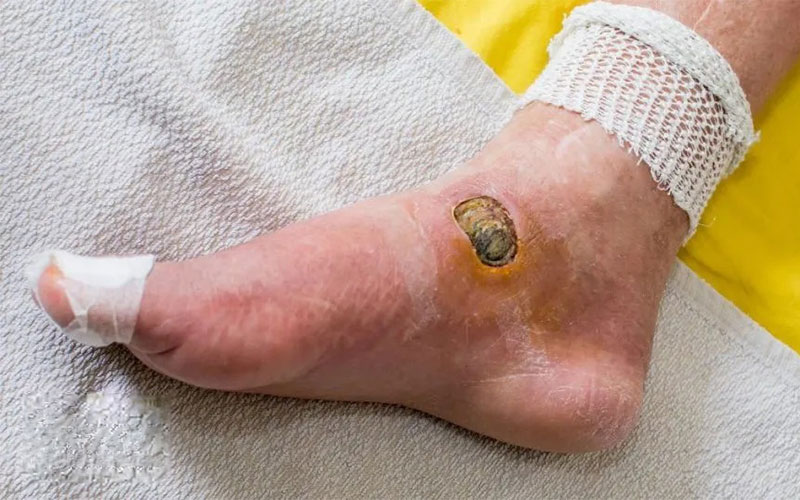
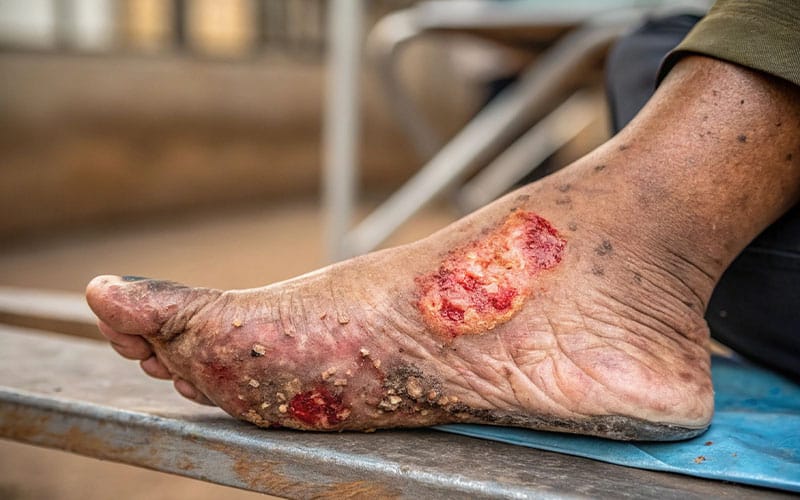
- عفونت: ورود باکتریها به زخم، باعث التهاب و عفونت میشود. عفونت زخم دیابت، روند بهبود را کند کرده و خطر گسترش عفونت به بافتهای عمیقتر و حتی خون را افزایش میدهد.
- فشار مداوم بر پا: استفاده از کفشهای نامناسب، تغییر شکل پا و وجود پینه یا میخچه، باعث ایجاد فشار مداوم بر نقاط خاصی از پا میشود. این فشار مداوم، میتواند به پوست آسیب رسانده و زخم ایجاد کند.
- تغییرات پوستی: خشکی پوست، ترک خوردگی و ضخیم شدن پوست، مقاومت پوست را در برابر آسیب کاهش داده و خطر ایجاد زخم را افزایش میدهد.
زخم پای دیابتی چالشی جدی و راهکارها : علائم زخم
زخمهای پای دیابتی در مراحل اولیه ممکن است بدون درد و علائم ظاهری خاصی باشند، به همین دلیل بیماران اغلب متوجه وجود آنها نمیشوند. با پیشرفت این زخمها، علائمی مانند قرمزی، تورم و گرمی در ناحیه آسیبدیده ظاهر میشود. همچنین، بیماران ممکن است احساس درد، سوزش یا خارش در محل زخم را تجربه کنند. ترشحات چرکی از زخم، بوی بد و تغییر رنگ پوست به زرد یا سیاه نیز از دیگر نشانههای زخم پای دیابتی هستند. علاوه بر این، بیحسی یا گزگز در پا نیز ممکن است به دلیل آسیب عصبی ناشی از دیابت، همراه با این زخمها مشاهده شود.
نکته: به دلیل وجود نوروپاتی (آسیب عصبی) در افراد دیابتی، ممکن است برخی از بیماران حتی در صورت وجود زخم، درد چندانی احساس نکنند. بنابراین، بیماران مبتلا به دیابت باید به طور مرتب پاهای خود را معاینه کرده و در صورت مشاهده هرگونه تغییر در پوست، به پزشک مراجعه کنند.
عوارض زخم پای دیابتی
بروز زخم پای دیابتی اگر به موقع درمان نشوند، میتوانند عوارض بسیار جدی و خطرناکی را به دنبال داشته باشند. یکی از مهمترین این عوارض، عفونت شدید است. عفونت میتواند از زخم به بافتهای عمیقتر و حتی خون گسترش یابد و تهدید جدی برای جان بیمار ایجاد کند. در برخی موارد، عفونت میتواند منجر به گنگرین شود که در آن بافتهای اطراف زخم میمیرند و سیاه میشوند. در شرایط بسیار حاد و وخیم، ممکن است برای نجات جان بیمار، قطع عضو تنها گزینه درمانی باشد. به همین دلیل، شناسایی زودهنگام زخمهای پای دیابتی و شروع درمان به موقع، از اهمیت بسیار بالایی برخوردار است.
زخم پای دیابتی چالشی جدی و راهکارها : روند درمانی
زخم پای دیابتی به دلیل پیچیدگی عوامل ایجادکننده آن، نیازمند یک رویکرد درمانی چندجانبه و جامع است. هدف اصلی درمان، کنترل عوامل زمینهساز زخم، از بین بردن عوامل عفونتزا و ایجاد شرایطی مناسب برای ترمیم بافت آسیبدیده است.
- کنترل قند خون: یکی از مهمترین اقدامات درمانی، کنترل دقیق سطح قند خون است. حفظ قند خون در محدوده طبیعی، به بهبود گردش خون و تقویت سیستم ایمنی بدن کمک کرده و در نتیجه، روند ترمیم زخم را تسریع میکند.
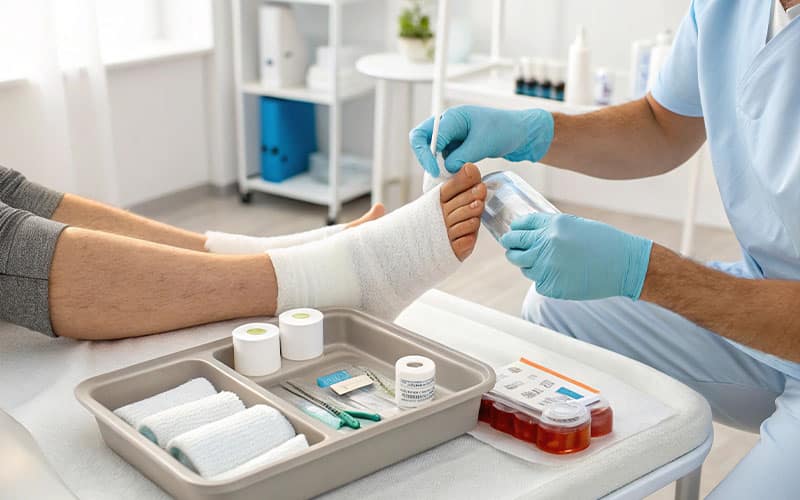
- تمیز کردن و پانسمان زخم: تمیز کردن روزانه زخم و استفاده از پانسمانهای مناسب، از عفونت زخم جلوگیری کرده و محیطی مرطوب برای بهبود بافت ایجاد میکند. نوع پانسمان مورد استفاده بسته به نوع و شدت زخم متفاوت است و توسط پزشک متخصص انتخاب میشود.
- درمان عفونت: در صورت وجود عفونت، تجویز آنتیبیوتیکها و سایر داروهای ضد میکروبی ضروری است. درمان سریع و موثر عفونت، از گسترش آن به بافتهای عمقیتر جلوگیری کرده و خطر عوارض جدی مانند گنگرین را کاهش میدهد.
- بهبود گردش خون: بهبود جریان خون در پاها، به رسیدن اکسیژن و مواد مغذی به سلولهای آسیبدیده کمک کرده و روند ترمیم را تسریع میکند. برای بهبود گردش خون، از داروها، ورزشهای مخصوص و گاهی اوقات از روشهای درمانی دیگری مانند استفاده از دستگاههای تحریک کننده گردش خون استفاده میشود.
- کاهش فشار بر روی زخم: کاهش فشار بر روی زخم، از آسیب بیشتر به بافت جلوگیری کرده و به ترمیم آن کمک میکند. استفاده از کفشهای طبی، کفیهای مخصوص و بالشتکها، از جمله روشهای کاهش فشار بر روی زخم هستند.
- جراحی: در برخی موارد، درمانهای محافظهکارانه مانند پانسمان و دارو درمانی کافی نبوده و به جراحی نیاز است. جراحی ممکن است برای برداشتن بافتهای مرده، بهبود جریان خون، یا ترمیم آسیبهای عمیقتر انجام شود.
رویکرد تیمی و جامع در مدیریت زخم پای دیابتی
همانطور که اشاره شد، زخم پای دیابتی یک عارضه پیچیده است که بهبود آن نیازمند همکاری و هماهنگی تیمی از متخصصین مختلف است. یک تیم درمانی جامع معمولاً شامل متخصص غدد (برای کنترل دیابت)، جراح عروق (برای بهبود خونرسانی)، متخصص ارتوپد (برای مشکلات استخوانی و مکانیکی)، متخصص عفونی (برای مدیریت عفونت)، متخصص تغذیه (برای بهینهسازی رژیم غذایی) و پرستار متخصص زخم است.
این رویکرد چندرشتهای تضمین میکند که تمامی جنبههای مؤثر بر زخم، از کنترل قند خون و تغذیه گرفته تا بازتوانی عروقی و آفلودینگ، به طور همزمان و هدفمند مورد توجه قرار گیرند. هماهنگی بین این متخصصان، کلید دستیابی به نتایج پایدار و پیشگیری از عود زخم است، چرا که نادیده گرفتن هر یک از این عوامل میتواند روند بهبود را مختل کند.
نکته: درمان زخم پای دیابتی، یک فرآیند طولانی و پیچیده بوده که نیازمند همکاری نزدیک بیمار و تیم درمانی است. رعایت دقیق دستورات پزشک، کنترل منظم قند خون، مراقبت از پا و پیگیری منظم، از جمله عواملی هستند که در موفقیت درمان نقش مهمی دارند.
نقش پانسمانهای هوشمند در تسریع روند بهبودی زخمهای دیابتی
درمان نوین زخم پای دیابتی به طور فزایندهای از تکنولوژیهای نوین بهره میبرد. یکی از پیشرفتهای مهم در این زمینه، استفاده از پانسمانهای هوشمند است. این پانسمانها به گونهای طراحی شدهاند که با ایجاد یک محیط مرطوب و کنترلشده، فرآیند طبیعی ترمیم زخم را بهینه میکنند. برخی از این پانسمانها حاوی موادی هستند که ترشحات زخم را جذب کرده، آنزیمهای ترمیمکننده را فعال میکنند و حتی میتوانند نشانههای عفونت را تشخیص دهند. استفاده از این پانسمانها در کلینیک امیدنو، علاوه بر تسریع التیام زخم، به کاهش درد و ناراحتی بیمار نیز کمک شایانی میکند و نیاز به تعویض مکرر پانسمان را کاهش میدهد که خود یک مزیت بزرگ برای بیماران است.
کلینیک تخصصی زخم دیابت امیدنو: بهبود زخم پای دیابتی
همچنین در این مرکز برای تسریع بهبودی زخم پای دیابتی، خدمات پزشکی مانند: خدمات بایوفیلر (بایو فیلر)، خدمات پانسمان نوین ، خدمات اوزون تراپی، خدمات پلاسما تراپی، خدمات پی آر پی PRP ، خدمات لایت تراپی، خدمات الکتروکوتر ، خدمات لیزر نور آبی و خدمات وکیوم تراپی ارایه میکند. بیماران دیابتی میتوانند برای تعیین وضعیت عروق از خدمات ارزیابی عروق اندامی و جریان گردش خون در پاها از تستهای ABI و TBI در این مرکز بهره ببرند.
| سلب مسئولیت پزشکی: اطلاعات ارائهشده در این مقاله صرفاً جنبه عمومی و اطلاعرسانی دارد و نباید جایگزین تشخیص، درمان یا توصیههای پزشکی حرفهای تلقی شود. همواره برای هرگونه سؤال یا نگرانی در مورد وضعیت سلامتی خود، با پزشک متخصص واجد شرایط مشورت کنید و هرگز توصیههای پزشکی حرفهای را نادیده نگیرید یا به دلیل اطلاعات این مقاله، در مراجعه به پزشک تأخیر نکنید. |
 سوالات متداول
سوالات متداول
زخم پای دیابتی چیست و چرا به عنوان یک چالش جدی شناخته میشود؟
زخم پای دیابتی یک آسیب موضعی به پوست یا بافتهای زیرین است که به دلیل عوارض دیابت مانند آسیب عصبی و اختلال در گردش خون ایجاد میشود. این زخمها به دلیل بیحسی و کندی در ترمیم، به سرعت میتوانند به عفونتهای شدید و عوارض جبرانناپذیر منجر شوند، که همین امر آنها را به یک چالش جدی تبدیل میکند.
چه عواملی مانند نوروپاتی و آنژیوپاتی باعث ایجاد این زخمها میشوند؟
عوامل اصلی ایجاد این زخمها نوروپاتی (آسیب عصبی) و آنژیوپاتی (آسیب عروقی) هستند. نوروپاتی باعث کاهش حس در پاها شده و فرد متوجه آسیبهای کوچک نمیشود. آنژیوپاتی نیز با کاهش جریان خون، روند ترمیم زخم را مختل کرده و خطر عفونت را افزایش میدهد.
مهمترین علائم زخم پای دیابتی که باید به آنها توجه کرد، کدامند؟
علائم زخم در مراحل اولیه ممکن است نامحسوس باشند. اما با پیشرفت زخم، قرمزی، تورم، ترشحات چرکی و بوی بد از زخم ظاهر میشود. همچنین، به دلیل بیحسی ناشی از نوروپاتی، ممکن است بیمار درد چندانی احساس نکند.
عوارض زخم پای دیابتی در صورت عدم درمان به موقع شامل چه مواردی میشود؟
در صورت عدم درمان به موقع، عوارض زخم پای دیابتی میتواند بسیار جدی باشد. این عوارض شامل عفونتهای شدید که ممکن است به گانگرن منجر شوند و در نهایت، در شرایط بسیار حاد، تنها راه برای نجات جان بیمار، قطع عضو خواهد بود.
رویکرد جامع برای درمان زخم پای دیابتی در کلینیکهای تخصصی چیست؟
درمان زخم پای دیابتی یک رویکرد چندجانبه شامل کنترل دقیق قند خون، پانسمان مناسب، مدیریت عفونت، بهبود گردش خون، کاهش فشار بر روی زخم و جلوگیری از قطع عضو دیابتی است. این اقدامات به صورت همزمان برای رسیدن به بهترین نتیجه درمانی انجام میشوند.
پانسمان نوین و سایر تکنولوژیهای جدید چگونه به التیام زخم دیابت کمک میکنند؟
پانسمان نوین با ایجاد محیط مرطوب و کنترلشده، فرآیند طبیعی ترمیم زخم را بهینه میکند. این پانسمانها میتوانند ترشحات را جذب کرده و حتی نشانههای عفونت را تشخیص دهند. استفاده از این فناوریها به طور چشمگیری به التیام زخم دیابت کمک میکند.
چرا در روند ترمیم زخم پای دیابتی، استفاده از یک رویکرد تیمی از متخصصین ضروری است؟
یک رویکرد تیمی در ترمیم زخم پای دیابتی تضمین میکند که تمامی جنبههای مؤثر بر زخم، از کنترل قند خون گرفته تا بهبود خونرسانی و مدیریت عفونت، به طور همزمان و هدفمند مورد توجه قرار گیرند. هماهنگی بین متخصصین مختلف، کلید موفقیت درمان و پیشگیری از عود زخم است. روش های نوین درمانی خطر قطع عضو دیابتی را تا حدود زیادی کاهش می دهد.
اگر بیمار دیابتی علائم زخم را احساس نکند، چطور میتواند از وجود آن مطلع شود؟
به دلیل عارضه نوروپاتی (بیحسی)، بسیاری از زخمها بدون درد هستند. بنابراین، بیماران باید هر روز پاها را به دقت معاینه بصری کنند. این معاینه باید شامل بررسی کف پاها با استفاده از آینه، بین انگشتان و پاشنه باشد تا هرگونه قرمزی، تغییر رنگ، خراش یا تاول کوچک را که میتواند نشانه اولیه زخم باشد، شناسایی کنند.
نقش مشاوره تغذیه دیابت در بهبود زخم پای دیابتی چیست؟
مشاوره تغذیه دیابت نقشی حیاتی دارد، زیرا کنترل قند خون ضعیف، عامل اصلی جلوگیری از ترمیم زخم است. یک رژیم غذایی بهینه نه تنها به پایدارسازی قند خون کمک میکند، بلکه با تأمین کافی پروتئین و ویتامینها (مانند ویتامین C و روی)، سیستم ایمنی بدن را تقویت کرده و مواد اولیه ضروری برای بازسازی و ترمیم بافت آسیبدیده را فراهم میکند.