دیابت، بیماری خاموش و پیچیدهای که میلیونها نفر در سراسر جهان را درگیر کرده است، عوارض متعددی دارد که یکی از جدیترین و نگرانکنندهترین آنها، زخمهای دیابتی، به ویژه زخم پای دیابتی است. این زخمها، نتیجه ترکیبی از آسیبهای عصبی (نوروپاتی)، کاهش جریان خون (ایسکمی) و ضعف سیستم ایمنی هستند که روند التیام زخم دیابتی را به چالش میکشند و در صورت عدم رسیدگی صحیح، میتوانند به عفونتهای شدید و حتی قطع عضو منجر شوند.
از این رو، چگونگی بهبود زخم دیابتی و روش درمان زخم پای دیابتی نه تنها به معنای التیام یک ضایعه فیزیکی است، بلکه به حفظ کیفیت زندگی و پیشگیری از عوارض جبرانناپذیر میانجامد. این مقاله بر اساس سالها تجربه بالینی و دانش تخصصی در بهترین کلینیک زخم دیابت، به چگونگی درمان زخم دیابت میپردازد و رویکردهای جامع و نوین را برای ترمیم زخم پای دیابتی و التیام زخم پای دیابتی تشریح میکند.
ارزیابی جامع زخم و بیمار: گام نخست در درمان
قبل از هرگونه اقدام درمانی برای بهبود زخم دیابتی، ارزیابی دقیق وضعیت بیمار و خود زخم از اهمیت بالایی برخوردار است. این ارزیابی بنیادین شامل معاینه فیزیکی کامل پا، بررسی وضعیت عروق خونی و اعصاب، و کنترل دقیق سطح قند خون بیمار میشود. کلینیک تخصصی زخم دیابت با بهرهگیری از ابزارهای تشخیصی پیشرفته، وضعیت عروق اندامها را ارزیابی میکند.
این ارزیابی دقیق عروق اندامی اغلب شامل انجام تستهای ABI و TBI )شاخص فشار مچ پا/بازو و انگشت/بازو) است که میزان خونرسانی به پاها را مشخص میکنند. در صورت وجود مشکلات عروقی، ممکن است نیاز به اقدامات مداخلهای برای بهبود جریان خون باشد تا روند التیام زخم پای دیابتی تسهیل گردد. همچنین، بررسی عوامل عفونتزا و تعیین نوع باکتریهای موجود در زخم (در صورت وجود) نیز ضروری است تا درمان هدفمند صورت پذیرد.
کلینیک امیدنو، درمان زخم دیابت
کلینیک امید نو، برترین کلینیک تخصصی زخم امید، با بهره گیری از پزشکان متخصص و مشاوره تغدیه دیابت نه تنها کمک به ضدعفونی زخم دیابتی زخم دیابت میکند، بلکه با خدمات درمانی متنوع و به روز، راه حل موثری جهت التیام زخم های دیابتی، درمان زخم پای دیابتی و پیشگیری از عفونت زخم را به بیماران دیابتی ارایه میکنند.
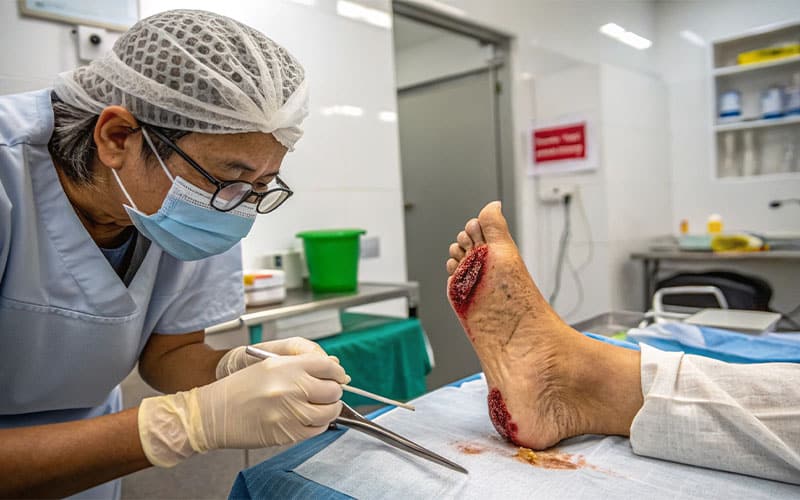
دبریدمان زخم: از بین بردن بافتهای مرده
یکی از اصول بنیادین در نحوه درمان زخم دیابت، دبریدمان (Debridement) است. دبریدمان به معنای برداشتن تمامی بافتهای مرده، عفونی، و نکروتیک از بستر زخم است. این اقدام حیاتی، محیطی مناسب برای رشد بافتهای سالم فراهم کرده و بار میکروبی زخم را کاهش میدهد تا فرآیند التیام زخم دیابتی آغاز گردد. دبریدمان میتواند به روشهای مختلفی انجام شود، از جمله:
-
دبریدمان جراحی:
- برداشتن دقیق بافتهای مرده با استفاده از ابزار جراحی توسط جراح متخصص.
-
دبریدمان آنزیمی:
- استفاده از پمادهای موضعی حاوی آنزیم برای حل کردن تدریجی بافتهای مرده به صورت غیرتهاجمی.
-
دبریدمان اتولیتیک:
- استفاده از پانسمانهایی که با حفظ رطوبت محیط زخم، به آنزیمهای طبیعی بدن اجازه میدهند بافتهای مرده را به طور طبیعی تجزیه کنند.
-
دبریدمان مکانیکی:
- شامل استفاده از پانسمانهای مرطوب یا شستشوی زخم برای برداشتن فیزیکی بافتهای مرده.
-
پلاسما تراپی (Plasma Therapy):
- روشی نوین که با استفاده از پلاسمای سرد (گاز یونیزه)، به استریل کردن بستر زخم، تحریک گردش خون و تسریع بهبود زخم کمک میکند.
-
خدمات الکتروکوتر و الکترو کوتر:
- در برخی موارد خاص برای برش دقیق یا سوزاندن بافتهای غیرضروری و کنترل خونریزی در حین دبریدمان یا جراحیهای کوچک زخم استفاده میشوند.
انتخاب روش دبریدمان بستگی به نوع و شدت زخم، میزان بافت مرده و وضعیت عمومی بیمار دارد و توسط متخصص زخم تعیین میگردد.
طبق تحقیقات منتشر شده در ژورنال International Wound Journal (2022)، دبریدمان تخصصی باید با هدف حذف کامل بافت نکروتیک و بیوفیلمهای باکتریایی انجام شود. بیوفیلمها اجتماعاتی از باکتریهای مقاوم هستند که فرآیند التیام را مختل میکنند، و دبریدمان مکانیکی دقیق و منظم، همراه با استفاده از ضدعفونیکنندههای مناسب، اولین خط دفاعی در برابر این ساختارهای مقاوم محسوب میشود.
یک بستر زخم تمیز و عاری از بافت مرده، پیششرط اساسی برای موفقیت در هرگونه درمان پیشرفته بعدی (مانند وکیوم تراپی یا PRP) است.
| 🩺 پیشنهاد مطالعه: آموزش جامع مراحل بهبود زخم پای دیابتی |
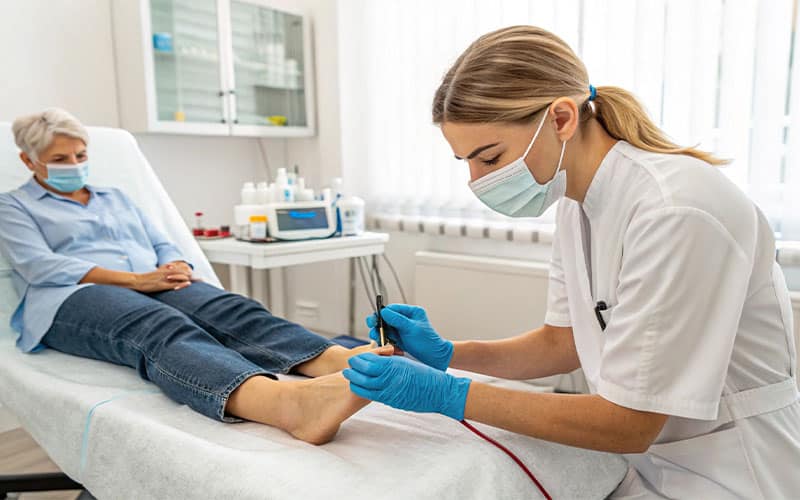
مدیریت عفونت: مهار تهدید خاموش برای بهبود زخم پای دیابتی
عفونت، یکی از بزرگترین موانع در مسیر بهبود زخم پای دیابتی است و در صورت عدم کنترل، میتواند به سرعت پیشرفت کرده و عواقب جدی به دنبال داشته باشد. درمان عفونت زخم دیابتی نیازمند رویکردی چندوجهی است. در ابتدا، کشت میکروبی از زخم برای شناسایی دقیق عامل عفونتزا و تعیین آنتیبیوتیک مناسب ضروری است. سپس، خدمات درمان با آنتی بیوتیک بر اساس نتایج آزمایش و به صورت خوراکی یا وریدی آغاز میشود تا عفونت ریشهکن گردد. علاوه بر آنتیبیوتیکدرمانی، روشهای کمکی دیگری نیز برای مقابله با عفونت زخم پای دیابتی و تسریع التیام به کار گرفته میشوند:
- خدمات اوزون تراپی: استفاده از اوزون (O3) که به دلیل خواص ضد میکروبی قوی، میتواند به کاهش بار باکتریایی و ویروسی در زخم کمک کرده و با افزایش اکسیژنرسانی در بافتهای اطراف، فرآیند ترمیم را تسریع بخشد.
- خدمات PRP (غنی از پلاکت): این روش با تزریق پلاسمای غنی از فاکتورهای رشد خود بیمار به ناحیه زخم، سلولها را تحریک به بازسازی بافت کرده و با بهبود قوای ترمیم، به طور غیرمستقیم در کنترل و پیشگیری از عفونت نیز مؤثر است.
نحوه مراقبت از زخم دیابت در خانه نیز شامل رعایت دقیق بهداشت زخم، شستشوی صحیح و تعویض منظم پانسمان بر اساس دستورالعملهای پزشک است.
پانسمانهای نوین و تکنیکهای پیشرفته درمانی: تسریع التیام زخم
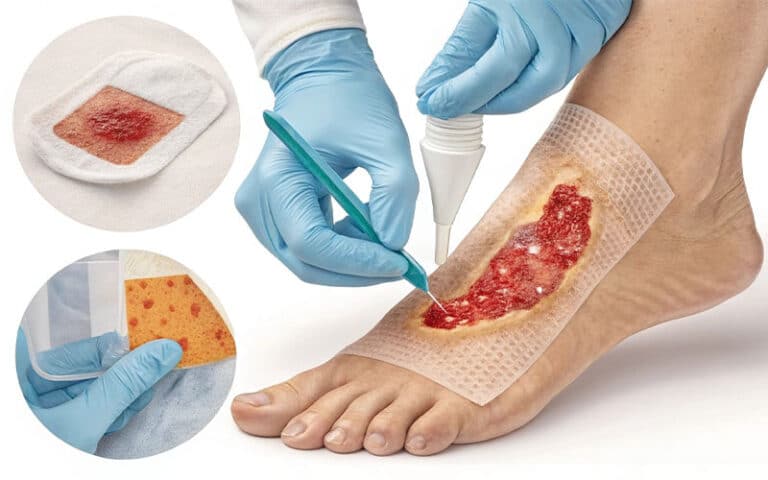
استفاده از پانسمانهای مناسب و تکنیکهای پیشرفته درمانی نقش کلیدی در فرایند بهبود زخم دیابت و روش درمان زخم پای دیابتی ایفا میکند. هدف اصلی پانسمان، حفظ رطوبت زخم، جذب ترشحات، محافظت از بستر زخم در برابر آلودگی و ایجاد محیطی مناسب برای رشد بافت جدید است. خدمات پانسمان نوین شامل طیف وسیعی از محصولات با ویژگیهای خاص است:
-
پانسمانهای هیدروژل:
- با ایجاد محیط مرطوب، به دبریدمان اتولیتیک و هیدراتاسیون بافت خشک کمک میکنند.
-
پانسمانهای فوم:
- برای زخمهای با ترشحات متوسط تا زیاد مناسب هستند و رطوبت را جذب میکنند.
-
پانسمانهای آلژینات:
- از جلبک دریایی ساخته شده و برای زخمهای با ترشحات زیاد و خونریزیدهنده مناسباند.
-
پانسمانهای نقره:
- دارای خاصیت ضد میکروبی هستند و برای زخمهای عفونی یا مستعد عفونت استفاده میشوند.
در کنار پانسمانها، رویکردهای درمانی پیشرفتهای نیز برای تسریع التیام زخم دیابتی به کار گرفته میشوند:
-
خدمات وکیوم تراپی (NPWT – Negative Pressure Wound Therapy) :
- این روش با اعمال فشار منفی مداوم یا متناوب بر روی زخم، به افزایش جریان خون موضعی، کاهش اِدِم (ورم)، تحریک رشد بافت گرانوله (بافت همبند جدید) و آمادهسازی زخم برای بسته شدن کمک شایانی میکند.
-
خدمات لایت تراپی (Light Therapy) و خدمات لیزر بهویژه لیزر نور آبی (Blue Light Laser):
- این تکنیکها با استفاده از طول موجهای خاص نور، میتوانند به کاهش التهاب، تسکین درد، افزایش گردش خون موضعی و تحریک بازسازی سلولی (فوتوبیومدولاسیون) کمک کنند که در بهبود زخم دیابتی و تسریع ترمیم بافت بسیار مؤثرند.
انتخاب پانسمان زخم دیابت و تکنیک درمانی مناسب باید توسط متخصص زخم و بر اساس نوع زخم، وضعیت آن و نیازهای خاص بیمار انجام شود.
نقش تغذیه و کنترل قند خون: پایههای بهبود
یکی از اساسیترین عوامل در التیام زخم دیابتی و بهبود زخم پای دیابتی، کنترل دقیق سطح قند خون است. قند خون بالا به طور مستقیم روند ترمیم زخم را مختل کرده و زمینه را برای عفونت فراهم میآورد. بنابراین، مشاوره تغذیه دیابت بخش جداییناپذیری از نحوه درمان زخم دیابت است. یک رژیم غذایی متعادل و کنترلشده، انرژی و مواد مغذی لازم (مانند پروتئین، ویتامینها و مواد معدنی) را برای بازسازی بافتها فراهم میکند و به بدن قدرت التیام میبخشد.
علاوه بر این، در برخی کلینیک تخصصی زخم دیابت، روشهای نوینی مانند خدمات بایوفیلر (Biofiller) نیز میتوانند در کنار تغذیه مناسب، به تسریع فرایند بهبود زخم دیابت کمک کنند. بایوفیلرها معمولاً از مواد زیستی سازگار با بدن ساخته شدهاند که به پر کردن نقص بافت و ایجاد چارچوبی برای رشد سلولهای جدید کمک میکنند، در نتیجه روند ترمیم را تقویت مینمایند.
گزارشات نشان داده شده در Academy of Nutrition and Dietetics (2023)، بررسی کرده که مدیریت تغذیهای در بیماران دیابتی مبتلا به زخم، باید بر بهینهسازی مصرف پروتئین (حدود ۱.۵ تا ۲.۵ گرم به ازای هر کیلوگرم وزن بدن) و درشتمغذیهای دیگر متمرکز باشد. در صورت کمبودهای تغذیهای، استفاده از مکملهای تخصصی حاوی آرژینین، گلوتامین و ویتامینهای گروه B توصیه میشود.
این ترکیبات، به دلیل نقش حیاتی در تولید نیتریک اکسید برای بهبود جریان خون و تقویت پاسخ ایمنی سلولها، به طور مستقیم کارایی فرآیند ترمیم و التیام زخم را افزایش میدهند.
مشارکت فعال بیمار و حمایت خانواده: عاملی کلیدی در روند بهبود
روش درمان زخم پای دیابتی تنها محدود به اقدامات پزشکی در کلینیک نیست؛ مشارکت فعال بیمار و حمایت مستمر خانواده نقش حیاتی در موفقیت طولانیمدت روند بهبود ایفا میکند. بیماران باید آموزشهای لازم را در مورد نحوه مراقبت روزانه از زخم در منزل، علائم هشداردهنده عفونت، و اهمیت رعایت دقیق رژیم غذایی و داروها دریافت کنند.
این توانمندسازی به آنها کمک میکند تا نقش خود را در مدیریت بیماری جدی بگیرند و مسئولیتپذیری بیشتری در قبال سلامتی پاهایشان داشته باشند. خانواده نیز با فراهم آوردن محیطی حمایتی، کمک به رعایت بهداشت، و تشویق بیمار به پیگیریهای منظم پزشکی، میتواند سرعت التیام زخم دیابتی را افزایش داده و از عود مجدد آن جلوگیری کند. این رویکرد تیمی، سنگ بنای بهبود پایدار و حفظ کیفیت زندگی بیماران دیابتی است.
پیشگیری و مراقبت مداوم: کلید پایداری سلامت پا
نحوه مراقبت از زخم دیابت تنها به درمان زخم موجود محدود نمیشود؛ بلکه پیشگیری از زخم دیابت و پیشگیری زخم دیابتی از اهمیت بالایی برخوردار است. بیماران دیابتی باید به طور روزانه پاهای خود را به دقت بررسی کرده و به هرگونه تغییر (مانند قرمزی، تورم، بریدگی، تاول، یا ترک خوردگی) توجه کنند.
استفاده از کفش زخم پای دیابتی مناسب و ارتوپدی، که فشار را به طور یکنواخت توزیع کرده و از نقاط پرفشار محافظت میکند، از ایجاد زخمهای جدید جلوگیری مینماید. همچنین، پرهیز از راه رفتن با پای برهنه، مراقبت صحیح از ناخنها (کوتاه کردن صحیح و جلوگیری از فرو رفتن ناخن در گوشت) و مراجعه منظم به بهترین کلینیک زخم دیابت و متخصص پا، از ارکان اصلی مراقبت از زخم پای دیابتی و حفظ سلامت پاها در بلندمدت است. آموزش به بیمار در این زمینه، نقش حیاتی در کاهش ریسک عود زخم دارد.
نتیجهگیری: رویکرد جامع به التیام زخم پای دیابتی
بهبود زخم دیابتی و روش درمان زخم پای دیابتی یک فرآیند پیچیده و چندوجهی است که نیازمند همکاری نزدیک بیمار، پزشک، متخصص تغذیه و سایر اعضای تیم درمانی است. از ارزیابیهای دقیق و دبریدمان منظم گرفته تا مدیریت قاطعانه عفونت، استفاده از پانسمانهای نوین و تکنیکهای پیشرفته، و در نهایت کنترل سختگیرانه قند خون و مراقبتهای پیشگیرانه، هر یک نقش حیاتی در فرایند بهبود زخم دیابت ایفا میکنند.
با انتخاب بهترین کلینیک زخم دیابت و بهرهگیری از کلینیک تخصصی زخم دیابت، میتوان امید به التیام زخم دیابتی و حفظ کیفیت زندگی بیماران را به طور چشمگیری افزایش داد. آینده نحوه درمان زخم دیابت در گرو تحقیقات مداوم و تلفیق دانش پزشکی با فناوریهای نوین است تا مسیر التیام زخم پای دیابتی هموارتر گردد.
بهترین کلینیک زخم دیابت امیدنو: پیشگیری از عفونت زخم
کلینیک تخصصی زخم امید نو، برترین کلینیک درمان زخم پای دیابتی و درمان عفونت زخم دیابت با کمک مشاوره تغدیه دیابت و خدمات درمان با آنتی بیوتیک برای درمان عفونت زخم دیابت همراه بیماران است.
همچنین در این مرکز برای ترمیم زخم پای دیابتی و التیام زخم های دیابتی خدمات پزشکی مانند: خدمات بایوفیلر (بایو فیلر)، خدمات پانسمان نوین ، خدمات اوزون تراپی، درمان زخم با پلاسما تراپی (Plasma Therapy)، خدمات پی آر پی PRP ، خدمات لایت تراپی، خدمات الکتروکوتر ، خدمات وکیوم تراپی، خدمات لیزر نور آبی ارایه میکند. بیماران دیابتی میتوانند برای تعیین وضعیت عروق از خدمات ارزیابی دقیق عروق اندامی و جریان گردش خون در پاها از تستهای ABI و TBI در این مرکز بهره ببرند.
| سلب مسئولیت پزشکی: اطلاعات ارائهشده در این مقاله صرفاً جنبه عمومی و اطلاعرسانی دارد و نباید جایگزین تشخیص، درمان یا توصیههای پزشکی حرفهای تلقی شود. همواره برای هرگونه سؤال یا نگرانی در مورد وضعیت سلامتی خود، با پزشک متخصص واجد شرایط مشورت کنید و هرگز توصیههای پزشکی حرفهای را نادیده نگیرید یا به دلیل اطلاعات این مقاله، در مراجعه به پزشک تأخیر نکنید. |
 سوالات متداول
سوالات متداول
مراحل بهبود زخم پای دیابتی کدامند و چه ویژگیهایی دارند؟
مراحل بهبود زخم پای دیابتی به سه فاز اصلی تقسیم میشود. فاز اول "التهابی" است که شامل پاکسازی زخم از بافتهای مرده و میکروبهاست. فاز دوم "تکثیری" نام دارد که در آن بافت جدید تشکیل میشود. در نهایت، فاز سوم "بازسازی" است که در آن زخم استحکام نهایی خود را به دست میآورد.
چرا درمان زخم دیابت در هر یک از این مراحل اهمیت دارد؟
درمان زخم دیابت در هر فاز حیاتی است؛ زیرا اختلال در هر مرحله میتواند به مزمن شدن زخم منجر شود. در فاز التهابی، تمرکز بر پیشگیری از عفونت زخم است و در فاز تکثیری، هدف اصلی ایجاد یک محیط مناسب برای رشد بافت جدید است. در فاز بازسازی نیز مراقبت از زخم برای جلوگیری از عود آن ضروری است.
چگونه نحوه مراقبت از زخم دیابت بر فرایند بهبود زخم دیابت تأثیر میگذارد؟
نحوه مراقبت از زخم دیابت تأثیر مستقیمی بر فرایند بهبود زخم دیابت دارد. اقداماتی مانند کنترل دقیق قند خون، مدیریت قاطعانه عفونتها و استفاده از خدمات پانسمان نوین به تسریع روند بهبودی کمک میکند و احتمال موفقیت درمان را افزایش میدهد.
چه عواملی بر بهبود زخم پای دیابتی تأثیر منفی میگذارند؟
عوامل متعددی بر بهبود زخم پای دیابتی تأثیر منفی میگذارند. مهمترین آنها شامل قند خون بالا، عفونت، گردش خون ناکافی و فشار مداوم بر روی زخم است. برای التیام زخم های دیابتی، باید تمام این عوامل به صورت همزمان مدیریت شوند.
کلینیک تخصصی زخم دیابت چگونه به درمان زخم پای دیابتی کمک میکند؟
کلینیک تخصصی زخم دیابت با ارائه یک رویکرد جامع و چندتخصصی به درمان زخم پای دیابتی کمک میکند. این مراکز با استفاده از تکنیکهای پیشرفتهای مانند خدمات وکیومتراپی، لایتتراپی و پلاسماتراپی، و همچنین با ارزیابی دقیق عروق، فرآیند درمان زخم دیابت را به حداکثر اثربخشی میرسانند.
منابع معتبر
- Gottrup, F., & Karlsmark, T. (2022). Wound Biofilms: Diagnosis and Advanced Debridement Strategies. International Wound Journal. Retrieved from: https://onlinelibrary.wiley.com/doi/10.1111/iwj.13878
- Academy of Nutrition and Dietetics. (2023). Evidence-Based Nutrition Practice Guideline: Adult Wounds. Academy of Nutrition and Dietetics. Retrieved from: https://www.eatrightpro.org/practice/guidelines-and-positions/evidence-based-nutrition-practice-guidelines
بررسی و تأیید پزشکی توسط: دکتر عالیه پوردست
دکتر عالیه پوردست، فوق تخصص بیماریهای عفونی و مسئول فنی کلینیک امیدنو این مقاله را از نظر علمی بررسی و تأیید کردهاند.
زمینه های تخصصی:
• تشخیص و درمان انواع عفونتها
• کنترل عفونتهای بیمارستانی
• مشاوره در زمینه پیشگیری از عفونتها
نویسنده: شکیبا مرادی آهنی
شکیبا مرادی آهنی، نویسنده و متخصص تولید محتوای سلامت.
ایشان فعالیت تخصصی خود را از سال ۱۳۹۲ در نشریات هفته نامه سلامت و ویزئو آغاز و از سال ۱۴۰۰ بلاگنویسی را دنبال کرده است. او در حال حاضر با کلینیک تخصصی زخم پای دیابتی امیدنو همکاری میکند و هدفمندترین مقالات را برای افزایش آگاهی عمومی و بهبود استانداردهای درمانی منتشر کرده است.


10 پاسخ
من شنیدم با وکیوم تراپی عفونت زخم خیلی سریع کم میشه، کسی استفاده کرده؟
در کلینیک امید نو، از روش پیشرفتهی وکیومتراپی برای پاکسازی زخم، کاهش عفونت و تسریع ترمیم استفاده میشود.
این روش با کنترل ترشحات و افزایش جریان خون، به بهبود سریعتر زخم دیابتی کمک میکند و در بسیاری از بیماران، جایگزین جراحی شده است.
درمان ترکیبی یعنی چی دقیقاً؟ آیا همه بیماران نیاز به چند روش همزمان دارن؟
درمان ترکیبی یعنی استفاده همزمان از چند روش تخصصی برای بهبود سریعتر و کاملتر زخم دیابتی.
هدف این نوع درمان، برطرف کردن تمام عواملی است که مانع ترمیم زخم میشوند؛ مثل عفونت، ضعف جریان خون، قند خون بالا یا تغذیه نامناسب.
بهعنوان مثال، ممکن است برای یک بیمار از پلاسماتراپی، پانسمان نوین، لیزر درمانی و مشاوره تغذیه در کنار هم استفاده شود تا هرکدام بخشی از روند ترمیم را بهبود دهند.
با این حال، همه بیماران نیاز به چند روش همزمان ندارند؛ نوع و تعداد روشهای درمانی بر اساس وضعیت زخم، سن، بیماریهای زمینهای و پاسخ بدن توسط پزشک تعیین میشود.
در کلینیک امید نو، درمانها بهصورت شخصیسازیشده و متناسب با شرایط هر بیمار طراحی میشوند تا بهترین نتیجه در کوتاهترین زمان به دست آید.
آیا امکان داره زخم پای دیابتی در مراحل اولیه بدون دارو درمان بشه؟
در مراحل اولیه، برخی از زخمهای دیابتی ممکن است بدون نیاز به داروهای خاص و تنها با مراقبت تخصصی، کنترل دقیق قند خون و پانسمان مناسب بهبود یابند.
اما این موضوع به عمق زخم، وجود یا عدم وجود عفونت و وضعیت گردش خون پا بستگی دارد.
حتی در مراحل ابتدایی نیز، ارزیابی پزشک ضروری است تا اطمینان حاصل شود که زخم بدون خطر پیشرفت یا عفونت در حال ترمیم است.
چرا زخم دیابتی در انگشت پا بیشتر دیده میشه؟
زخم دیابتی بیشتر در ناحیهی انگشتان پا دیده میشود، چون این نواحی در معرض بیشترین فشار، اصطکاک و آسیبهای روزمره قرار دارند.
در بیماران دیابتی، بهدلیل کاهش حس درد (نوروپاتی)، ممکن است بریدگیها یا تاولهای کوچک در انگشتان پا دیر تشخیص داده شوند و بهتدریج به زخم تبدیل شوند.
همچنین، اختلال در جریان خون در نواحی انتهایی پا باعث میشود اکسیژن و مواد غذایی کافی به بافت نرسد و روند ترمیم کندتر شود.
به همین دلیل، بررسی روزانهی پاها و مراقبت از انگشتان، یکی از مهمترین اقدامات پیشگیرانه در بیماران دیابتی است.
چرا بعضی بیماران با وجود درمان، باز هم زخم جدید میگیرن؟
ایجاد دوبارهی زخم در بیماران دیابتی، حتی پس از درمان موفق، معمولاً به دلیل تداوم عوامل زمینهای بیماری است.
عواملی مانند کنترلنشدن قند خون، بیحسی پا (نوروپاتی)، مشکلات عروقی، فشار یا اصطکاک مداوم کف پا و استفاده از کفش نامناسب، میتوانند باعث ایجاد زخمهای جدید شوند.
بنابراین، پس از بهبودی زخم، رعایت مراقبتهای روزانه از پا، کنترل دقیق قند خون، و استفاده از کفش مخصوص دیابت برای پیشگیری از بروز زخمهای جدید ضروری است.
در کلینیک امید نو، آموزش و پایش منظم بیماران پس از درمان انجام میشود تا احتمال بروز مجدد زخم به حداقل برسد.